来自佛罗里达州迈阿密大学医疗系统,西尔维斯特综合癌症中心的肿瘤学家 Gilberto Lopes 教授对这项研究做了详细报告。
cription-url="https://mmbiz.qpic.cn/mmbiz_jpg/EjZcMyGNiatyeZXeFQE2h1qriazzGZWOsOFV5DylCOq7J7Nzu4nRWeIQ0Pb1S0eXZ7Y8wzib1ukLXZv4V0JyrCYNQ/?wx_fmt=jpeg" data-copyright="0" data-ratio="0.5627306273062731" data-s="300,640" data-src="https://mmbiz.qpic.cn/mmbiz_jpg/EjZcMyGNiatyeZXeFQE2h1qriazzGZWOsOFV5DylCOq7J7Nzu4nRWeIQ0Pb1S0eXZ7Y8wzib1ukLXZv4V0JyrCYNQ/640?wx_fmt=jpeg" data-type="jpeg" data-w="1084" width="600" _width="557.778px" src="http://www.globecancer.com/file/upload/201806/07/19-27-48-28-1.png" data-fail="0" style="margin: 0px; padding: 0px; height: auto !important; max-width: 100%; box-sizing: border-box !important; word-wrap: break-word !important; visibility: visible !important; width: 557.778px !important;" alt="PD-1" height="338" />
Gilberto Lopes
Lopes博士说:“该试验表明,与化疗相比,单独使用pembrolizumab可以提高生存率,但是,虽然Keytruda比化疗效果更好,但两者的结合可能是治疗肺癌的 首选。”
KEYNOTE-042是首个将总生存期作为主要终点的单药免疫治疗的随机3期研究,结果表明:对大多数常见类型肺癌患者来说,一线治疗使用派姆单抗比标准化疗疗效更显著。初次治疗使用派姆单抗比初次治疗采用标准化疗的总生存期(OS)延长了4-8个月。此外,接受派姆单抗治疗出现严重不良反应的比例要比化疗少(18% vs 41%)。
-
全球超过1200名非小细胞肺癌患者参与了这个大型3期临床对照试验。
-
作为一线治疗,免疫药物帕博利珠单抗(Pembrolizumab,商品名Keytruda,俗称K药)在目标人群中单药完胜目前的标准疗法化疗,显著延长了患者总生存期,提高了生活质量。
-
符合条件的肺癌患者可能将不再需要先化疗,而选择直接使用免疫药物。
-
免疫疗法成功需要健康的免疫系统,适用的患者应该尽早考虑,而不只是当作最后救命稻草。
-
Keytruda不适合所有人,PD-L1检测对帮助判断是否适用Keytruda至关重要。
实验设计:1274名既往未接受过治疗的局部晚期或转移性NSCLC患者随机平均分配到化疗组(紫杉醇+卡铂,或培美曲塞+卡铂)和派姆单抗治疗组。所有患者中既有鳞癌也有非鳞癌,但不包含可以接受靶向治疗(EGFR,ALK抑制剂)的驱动基因阳性患者。
实验结果:
相比化疗,KEYTRUDA不仅响应率更高,副作用更小,而且成功延长了肺癌患者生存期。
中位总生存期:TPS≥50%,20.0个月对12.2个月;TPS≥20%,17.7个月对13.0个月;TPS≥1%,16.7个月对12.1个月。(图2)免疫治疗胜!
死亡风险:TPS≥50%,免疫治疗可降低31%的死亡风险;TPS≥20%,免疫治疗可降低23%的死亡风险;TPS≥1%,免疫治疗可降低19%的死亡风险。免疫治疗胜!
客观缓解率:在TPS≥1%的患者中,免疫治疗组的ORR为27.3%,化疗组为26.5%,免疫治疗胜!
中位持续缓解时间:化疗组为8.3个月,而免疫组长达20.2个月(图3),是化疗组的两倍以上!免疫治疗胜!
安全性:3-5级治疗相关的不良反应比例,即严重副作用比例,化疗组高达41.0%,而免疫治疗组只有17.8%。
最常见的免疫相关不良反应包括甲状腺功能减退(12.1%),肺炎(8.3%),甲状腺功能亢进(6.1%),严重皮肤反应(2.4%),甲状腺炎(1.6%),肝炎(1.4%),和大肠炎(1.1%)。免疫治疗胜!
1、Keytruda一线并适用于哪些肺癌患者?
最值得尝试的患者应该符合三个关键词:“非小细胞肺癌”,“无EGFR或ALK突变”,“PD-L1阳性”。
为什么限制“非小细胞肺癌”?
并不是说免疫疗法一定对其它肺癌无效,而是因为这次完成的临床试验只招募了非小细胞肺癌患者。事实上,有数据显示,免疫疗法至少对一部分化疗失败的“小细胞肺癌”是有效的。至于能否用于其它肺癌的一线治疗,还需要等待3期临床试验结果。
为什么要求“没有EGFR或者ALK突变”?
主要因为越来越多临床数据显示,携带常见EGFR或ALK基因突变的肺癌患者,对PD1类免疫药物的响应率非常低,效果远不如靶向药物。如果盲目联用靶向药和免疫药,不仅不增加疗效,还可能造成致命的毒副作用。虽然这其中的科学原理还不完全清楚,但目前科学界一致的看法是携带EGFR或ALK敏感突变的患者,应该优先使用靶向药物,而不是免疫药物。
为什么要求“肿瘤PD-L1阳性”?
这和Keytruda这样的PD1药物起效原理有关。
不同肿瘤会选择不同的机理来逃避免疫系统监控,其中有一类肿瘤是靠高表达PD-L1蛋白。高表达的PD-L1蛋白能结合免疫细胞上的PD1蛋白,产生抑制信号,阻止免疫细胞的活性。Keytruda这类PD1抑制剂,能拆散PD1和PD-L1的结合,破坏癌细胞和免疫细胞的“和谐关系”,从而激活免疫系统。
因此,如果发现肿瘤是PD-L1阳性,那它就可能依靠PD1/PD-L1这个系统来逃避免疫系统攻击,Keytruda起效概率大。相反,如果是PD-L1阴性,那癌细胞就可能是靠其它方式逃脱免疫系统监管的,这时使用PD1免疫药物可能无效。
临床数据确实显示,PD1免疫药物,包括Keytruda,对PD-L1阳性的肿瘤效果较好,但对PD-L1阴性肿瘤效果不佳,甚至不如化疗。
2、如何预测PD-1抑制剂的疗效?
PD-1抑制剂在未经选择的实体瘤患者中,无进展生存率只有10%-30%;如何将这部分幸运儿,尽可能地挑选出来,目前主要的办法有如下几个:
(1) PD-L1表达:用病理组织切片,做免疫组化,看肿瘤组织中PD-L1的表达。PD-L1表达越高,无进展生存率越高。PD-L1表达,在肺腺癌、恶性黑色瘤等肿瘤中,格外有用。PD-L1表达超过50%的晚期非小细胞肺癌,可以直接首选单独的PD-1抗体K药治疗,无进展生存率在40%上下。
(2) MSI检测:拿病理组织切片,或者抽血外周血,用基因检测法检测MSI(微卫星不稳定性)。MSI-H的消化道肿瘤,无进展生存率可以达到50%左右。MSI检测特别适合消化道肿瘤、子宫内膜癌等患者。
(3) 肿瘤基因突变负荷(TMB)检测:拿病理组织切片,或者抽血外周血,用基因检测法,测定TMB。一般认为,TMB大于20个突变/Mb,就是TMB高。TMB高的患者,接受PD-1抑制剂治疗的无进展生存率高、生存期长。TMB检测适合于如下肿瘤类型:皮肤基底细胞癌、皮肤鳞状细胞癌、皮肤恶性黑色素瘤、皮肤Merkel细胞癌、原发不明的恶性黑色素瘤、头颈恶性黑色素瘤、肺大细胞癌、原发不明的鳞状细胞癌、肺大细胞神经内分泌癌、肺肉瘤样癌、胃腺癌(肠型)、子宫内膜癌(内膜型)、弥漫大B细胞淋巴瘤、非小细胞肺癌、子宫内膜癌、膀胱癌、原发不明的尿路上皮癌、软组织血管肉瘤、肺腺癌、肺腺鳞癌、皮肤附件癌、膀胱移行细胞癌、B细胞淋巴结淋巴瘤、肺鳞癌、原发不明肿瘤、头颈部鳞癌;小细胞肺癌、鼻咽癌和鼻窦癌、卵巢内膜样癌、原发不明小细胞癌、少突胶质瘤、小肠腺癌、软组织外周神经鞘瘤、未分化软组织肉瘤、子宫透明细胞内膜癌、前列腺未分化癌、唾液腺粘液上皮癌、原发不明腺癌、输尿管尿路上皮癌、宫颈鳞癌、阴经鳞癌、唾液腺癌、肾尿路上皮癌、原发不明的神经内分泌肿瘤、十二指肠腺癌。
关于TMB检测,强烈建议大家复习:预测PD1疗效的“终极大杀器”:TMB检测,一文详解。
(4) 肿瘤浸润淋巴细胞(TIL)检测:通过免疫组化染色(CD3、CD4、CD8等),可以看出肿瘤组织中是否有较多的淋巴细胞浸润。浸润的淋巴细胞越多,PD-1抑制剂的无进展生存率越高。
3、PD-1抑制剂有哪些常见的副作用,如何处理?
常见的流感样症状:对症处理即可,比如退烧、止痛、多休息等。
皮疹:可以用一点尿素软膏、氢化可的松软膏。
甲状腺问题:可以请内分泌科医生咨询。甲亢可以服用抗甲状腺药物,甲减可以补充优甲乐。
免疫性炎症,如肺炎、肝炎、肠炎等:需要酌情加上口服或静脉的糖皮质激素,如地塞米松、泼尼松、甲强龙等,对于病情较重的,还需要加上环磷酰胺、霉纷酸脂等免疫抑制剂。
发生细胞因子风暴的患者:需要及时使用IL-6抗体,托珠单抗。
4、PD-1抑制剂即将在国内上市,价格如何?
据统计,从2014年7月到现在,PD-1抑制剂药物已经在包括日本、美国、欧美、澳大利亚和中国香港在内的全球60多个地区上市,全球无数的瘤患者已经受益于这种抗癌新药。预计,国内最快将在2018年中下旬上市。而费用无疑是患者最关心的问题之一。
以一个50kg、标准体重的病友为例,K药的用量是100mg,3周一次,每月的花费大约在3-4万元;O药的用药是150mg,2周一次,每月的花费大约在4-6万左右。
国产信达制药提交的第一款国产PD-1抑制剂,价格或许每年10万元。加上百时美以及这次默沙东的PD-1抑制剂,2018年可能会有三款PD-1抑制剂在国内上市,价格将大幅度下降。希望造福更多的肿瘤患者。在国内上市后,全球肿瘤医生网医学部将为大家第一时间报道。
5、癌症患者如何获得PD-1?
由于还未在国内上市,因此,目前获得PD-1抑制剂, 的方式是参加免费的临床试验。
Pembrolizumab在国内登记开展的临床试验:
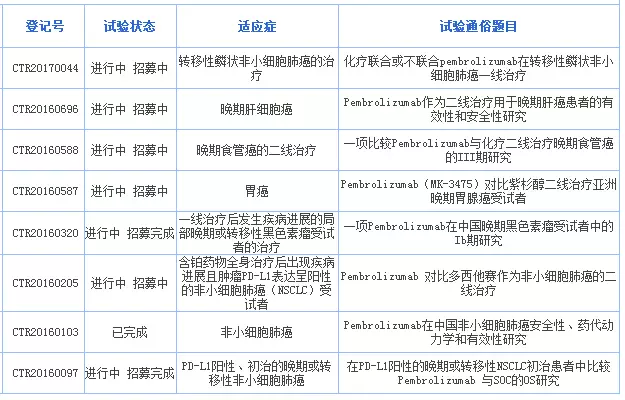
更多的临床试验可登录全球肿瘤医生网查看。
其次,就是通过跨境医疗,前往香港、澳门、日本、韩国、欧美等地购买PD-1抑制剂,目前国内部分医院的部分医生,可以给患者注射PD-1抑制剂,并协助处理相关的副作用。详情可咨询全球肿瘤医生网医学部。
6、如果PD-1抑制剂起效,到底应该用多久?
目前国内外,标准的方案是:手术或同步放化疗后,巩固性、辅助性使用的病友,PD-1抑制剂建议用满1年;而晚期的、全身转移的病友,建议用满2年。然而,越来越多的证据支持,使用PD-1抑制剂满6个月,且肿瘤缩小达到完全缓解、部分缓解(肿瘤缩小超过30%以上)的病友,可以再巩固2-3次后,酌情停药或调整剂量和间隔。
7、PD-1耐药后,癌症患者应该怎么办?
PD-1抑制剂有效的病人,一般疗效持久;但是,目前已经观察到30%左右的患者,出现了疾病的耐药。克服耐药的关键,主要是两点:
首选,如果可能,可以通过对新增的或者不断增大的耐药部位,进行穿刺活检和深入的免疫分析,找到耐药的原因,根据原因治疗。比如,有的病人是由于TIM-3、LAG-3或IDO代偿性高表达;那么选择,PD-1抑制剂联合TIM-3抑制剂、LAG-3抗体、IDO抑制剂,就是最好的治疗方案。
其次,对于不能明确耐药原因的病友,可以结合具体病情,选择 的联合搭档,逆转耐药,延长生存期;或者,更换为放化疗、介入、射频、粒子植入等传统治疗。
8、使用PD-1抑制剂,有哪些注意事项?
首先,如下病人不适合、不建议尝试PD-1抑制剂:病情进入终末期、卧床不起的病人;有急性细菌感染,尚未控制的病人;做过肝移植、肾移植的病人;有系统性红斑狼疮、白塞病、干燥综合征、血管炎等自身免疫病,尚未控制的病人;携带MDM2扩增、EGFR突变、JAK突变等病人等(有些患者可以首选靶向治疗)。
其次,使用PD-1抑制剂前,一般建议完善如下检查,基本正常,然后再使用:血常规、肝肾功、电解质、凝血、甲状腺功能,心电图、腹部B超、胸部X线。
最后,也是最重要的一点:越来越多的证据支持,PD-1抑制剂这类免疫治疗,应该在患者一般情况比较好,肿瘤负荷比较小的时候,尽早用。
祝各位癌友都能找到 治疗方案,早日康复!





































 首页
首页 咨询
咨询 方舟新药
方舟新药 营养商城
营养商城