1、无惧耐药!三阴乳腺癌又有新进展
乳腺癌中大约15%为三阴性,缺乏雌激素、孕激素和Her2的受体。对靶向激素疗法没有反应,且侵袭性很强,全身化疗容易耐药,易转移。
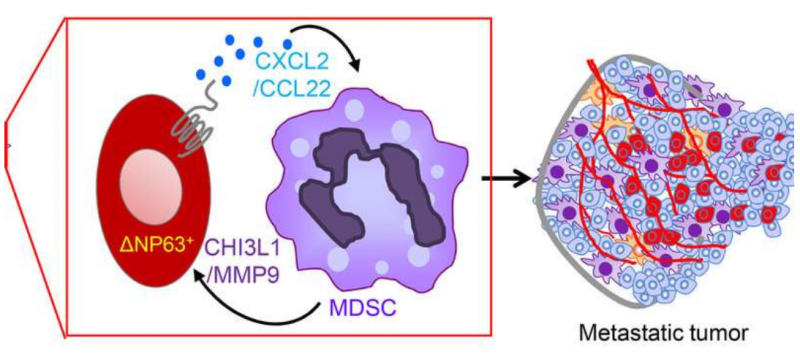
研究人员观察到,三阴性乳腺癌(TNBC)患者血液中的免疫细胞数量较多——髓样免疫抑制细胞(MDSCs),导致预后较差。但直到现在还不清楚MDSCs是如何被招募到原发性乳腺肿瘤中的,以及如何促进其进展和扩散。
由宾夕法尼亚大学报告了关于MDSCs与侵袭性乳腺癌之间关系的重要细节。在临床研究杂志中,Chakrabarti,Kumar及其同事在肿瘤细胞上发现了一种蛋白质deltaNp63,它将MDSCs导向肿瘤和转移部位,在那里促进肿瘤生长和转移。阻断该蛋白质或MDSC本身可减少TNBC小鼠模型中的肿瘤生长和转移。
Chakrabarti说:“我们很兴奋,因为我们认为我们的研究结果可能会对三阴性乳腺癌患者产生重大影响。deltaNp63不仅可以用作生物标志物来帮助个性化治疗方案,除了化疗和放疗,可能会产生一种新的疗法。”
研究人员证实了deltaNp63和MDSCs之间的关系,表明阻断由蛋白激活的两个信号分子CXCL2和CCL22减少了与肿瘤生长相关的转移和血管生长,同时增加了这些信号分子的水平,导致MDSCs增强分泌促肿瘤生长因子。
Chakrabarti认为,针对MDSCs的药物可以填补三阴乳腺癌治疗的空白。与常见的疗法(如化学疗法和放射疗法)配合使用,可为患者提供更适合其癌症的选择。实验室目前正在研究源自乳腺癌患者的动物模型和细胞系,以测试这种组合治疗方法。
2、美国加州肺癌死亡率降低28% 戒烟是最好的良药
加利福尼亚州很早就开始着手烟草控制工作,导致吸烟人数减少,吸烟者减少吸烟量,并帮助吸烟者在年轻时戒烟,在患肺癌的风险最低时。10月10日在线发表于癌症预防研究的一项报告说,加利福尼亚州的肺癌死亡率比全国其他地区低28%,且每年差距至少扩大1%。
据疾病控制和预防中心称,在烟草烟雾中发现了7,000多种化学物质,其中至少70种化学物质是已知的致癌物质。在美国,吸烟与高达90%的肺癌有关。吸烟者患肺癌的可能性比非吸烟者高15-30倍。
作者写道,禁止吸烟是减少吸烟对健康影响的最有效策略。如果更多的吸烟者戒烟,死于肺癌的人数会减少更多。
虽然全国各地的戒烟现象有所增加,但这并不能解释为什么加利福尼亚州肺癌的下降速度要快得多。这只能归功于该州烟草控制的成功,这在说服年轻人方面非常有效。研究人员表示,在任何年龄戒烟都会改善生活质量,但是在35岁之前戒烟可以帮助吸烟者避免几乎所有吸烟对健康的负面影响,到50岁时戒烟可以将患病风险降低近一半。
3、美国报道:学术中心治疗NSCLC两年生存率更高
与在社区中心(CC)治疗相比,在学术中心(AC)接受治疗的转移性NSCLC患者2年生存率增加。
肺癌是最常见的癌症,也是全球癌症相关死亡的主要原因。肺癌有两种主要类型,小细胞肺癌和非小细胞肺癌(NSCLC)。大约85%是NSCLC,约40%NSCLC患者出现IV期转移性疾病。随着新治疗药物和分子检测的出现,人们越来越担心AC的肿瘤学家可能获得CC可能无法获得的资源和专家,并且可能存在护理和生存差异。
来自美国杜克大学的一组研究人员使用国家癌症数据库(NCDB)回顾性评估ACs治疗是否与转移性NSCLC的生存优势相关。本研究共纳入193,279例临床或病理转移性NSCLC患者。1998年,AC患者比CC患者实现2年生存率的比例更高,分别为11.5%和9.2%,而到2010年分别增加到17.4%和13.1%。
作者评论说,“据我们所知,这是第一项使用多变量模型比较转移性NSCLC广泛分析AC和CCs结果以控制混杂因素的研究。我们观察到ACs和CCs治疗转移性NSCLC的患者生存率提高从1998年到2010年,在ACs治疗的患者中,这种结果的改善程度更大。ACs内的治疗在引入需要分子驱动的组织学上的新靶向治疗后赋予NSCLC患者生存优势。
4、诺贝尔奖得主死于胰腺癌,生前为胰腺癌研究做出巨大贡献
Thomas A. Steitz博士于2018年10月9 日去世,享年78岁,死于胰腺癌。Steitz是2009年诺贝尔化学奖的共同获奖者。
Steitz对核糖体研究,产生了深远的影响,使得核糖体的原子结构更加清晰明了,核糖体是主导编码成DNA的基因被“翻译”成蛋白质的主力军。Steitz的工作与导致胰腺癌的生物学机制直接相关。众所周知,胰腺癌和其他癌症类型都是由基因变化引起的。当遗传密码中出现错误或突变时,这些错误会通过核糖体并导致异常蛋白质的产生。这些异常蛋白质的活性导致健康细胞变成癌细胞,并在体内扩散。科研人员正在做进一步的研究以设计新的靶向疗法以直接阻断胰腺癌细胞中异常蛋白质的活性。
胰腺癌行动网络(PanCAN)对Steitz对细胞和分子生物学理解的贡献表示深深的感谢,并向他的家人,朋友和同事致以哀悼。

4、复发性转移性神经母细胞瘤不再可怕
神经母细胞瘤是一种未成熟神经细胞引发的疾病,是儿童中最常见的实体肿瘤。每年在美国诊断出约700个新病例,其中大约一半的儿童患有高风险疾病,其存活率为40%至50%。
2015年,美国FDA批准了一种名为dinutuximab的单克隆抗体,用于治疗高危神经母细胞瘤。该批准是在儿童肿瘤学组领导并在《新英格兰医学杂志》上发表的一项开创性研究之后。这项关键性试验比计划更早地停止了入组,因为与标准治疗相比,治疗显示存活率显著提高。洛杉矶儿童医院的外科肿瘤学家,医学博士Eugene S. Kim说:“虽然dinutuximab在抗神经母细胞瘤的战斗中是一种改变游戏规则的治疗方法,但仍然不可避免儿童仍然死于这种疾病。”
由Kim领导的团队设计了一些研究,不是单纯的以肿瘤收缩作为疗效的标志,而更关注的是疾病的复发和总生存率。该团队创建了一个稳定复制患者体验的模型系统。在小鼠发展成神经母细胞瘤后,通过手术切除肿瘤,对随后复发并发生转移的用dinutuximab和活化的人自然杀伤(NK)细胞进行处理,NK细胞是白细胞的“超荷电”子集,能主动靶向并杀死癌细胞。
南加州大学凯克医学院外科副教授Kim说,“不仅我们看到肿瘤缩小,我们看到转移性疾病减少,生存率显著提高。”该研究的结果最近发表在《临床癌症研究》中。这些发现足以让他们为CHLA的临床试验提供概念验证,该试验将在不久的将来招募患者,使用活化的自然杀伤细胞和dinutuximab进行治疗。
6、遗传学和基因组学对抗儿童癌症的地位愈发凸显
贝勒医学院和德克萨斯儿童医院的研究人员和医生团队正在努力为患儿家庭提供更多的服务。建立了肿瘤遗传学和基因组学计划,提供临床护理服务和医学研究,以纳入的基因检测技术应用到照顾儿童癌症患者。
医学遗传学家Sharon Plon博士对癌症遗传学诊所的患者进行评估,确诊孩子是否可能患有遗传性疾病,并推荐选用哪种基因检测方法,帮助家庭了解基因检测的益处和风险。Surya Rednam博士在癌症预防和筛查诊所中观察患有遗传性癌症的儿童,监控病情。贝勒助理教授和认证遗传顾问 Sarah Scollon说,“我们还有一个精确的肿瘤学咨询服务,由Will Parsons博士领导,患有罕见或难治性肿瘤的患者正在进行肿瘤测序,以确定潜在的治疗方案或相关的临床试验。”
癌症遗传学和基因组学计划也在帮助开发和运行测试分子靶向治疗的临床试验。儿科MATCH是NIH和儿童肿瘤学组的一项全国性试验,旨在根据其个体肿瘤的基因组谱,将患有复发性癌症的儿童“匹配”到新的靶向药物。Scollon表示,“根据每个儿童肿瘤中发现的突变,我们确定它们是否与治疗组或药物匹配。我们还对每位患者的血液进行测序,以确定是否为患者及其家人指示了其他遗传学随访,这是针对癌症儿童的首次全国“精确肿瘤学”试验。随着时间的推移,分子检测技术越来越先进。科研人员知道如何对所有基因进行测序,并可以解释这些信息并将其应用于患者及其家人,能够一次性为家庭提供遗传风险以及可能的治疗方案。

https://medicalxpress.com/news/2018-10-immune-cells-triple-negative-breast-cancer.html
https://medicalxpress.com/news/2018-10-lung-cancer-deaths-percent-california.html
https://medicalxpress.com/news/2018-10-survival-patients-metastatic-nsclc-treatment.html
https://www.pancan.org/news/nobel-prize-winning-chemist-dies-of-pancreatic-cancer/
https://www.eurekalert.org/pub_releases/2018-10/chla-tro100318.php
https://blogs.bcm.edu/2018/10/09/the-next-frontier-in-the-battle-against-childhood-cancer-genetics-and-genomics/
推荐阅读:胰腺癌基因检测







































 首页
首页 咨询
咨询 方舟新药
方舟新药 营养商城
营养商城