陆嘉德教授:脑胶质瘤质子治疗,中枢神经系统肿瘤的质子重离子治疗
2019年10月14日,在中华医学会第十六次全国放射肿瘤治疗学学术会议(CSTRO)神经系统和儿童肿瘤专场上,上海市质子重离子医院常务副院长陆嘉德教授做了题为《质子重离子治疗CNS肿瘤》的专题演讲,总结了国际胶质瘤质子重离子治疗的临床成果,并分享了上海市质子重离子医院在中枢神经系统(CNS)肿瘤治疗方面的临床经验。

陆嘉德教授
陆嘉德教授表示,尽管X线(光子)调强放疗能够将照射剂量聚焦于肿瘤靶区,但大体积的正常组织仍会受到低剂量照射,并且光子是属于低线性能量传递(LET)射线。质子重离子射线具有更高LET,且DNA损伤机制不同。X线的DNA链损伤大多为单链损伤,质子相较于光子放疗同样具有更高的DNA链损伤,而碳离子射线产生的DNA链损伤,70%为双链断裂。因此,相比于低LET射线,碳离子治疗理论上具有更优的疗效。
胶质瘤是最常见的原发于颅内的肿瘤,根据WHO分级,胶质瘤分为低级别胶质瘤(G2)和高级别胶质瘤(G3、G4)。胶质瘤的主要治疗方法是手术治疗,G2~4胶质瘤患者需接受术后辅助放疗,部分低危G2胶质瘤患者可不放疗。目前,G2胶质瘤患者的5年总生存率(OS)为45~75%,G3胶质瘤患者为45%,而G4胶质瘤患者的5年总生存率仅约为10%。
国际胶质瘤质子重离子治疗临床成果
低级别胶质瘤的质子治疗
麻省总医院针对20例于2007年10月至2010年5月间接受质子治疗的低级别胶质瘤患者的前瞻性研究结果,照射剂量为54 GyE/30 F,中位随访时间为5.1年。患者3年及5年的无进展生存率(PFS)分别为85%和40%,3年及5年的总生存率分别为95%和84%;结果与手术及光子放疗的长期随访结果相似。但接受质子治疗患者的急性和迟发毒性反应发生率均较低,最常见的毒性反应为疲劳,无3级及以上毒性反应,大多仅为1~2级,显著优于光子放疗。
低级别胶质瘤的碳离子治疗
日本国立放射线医学综合研究所(NIRS)分析了14例于1994年10月至2002年2月期间接受碳离子治疗的弥漫性星形细胞瘤患者的治疗效果。患者分为低剂量组和高剂量组,在6周内完成共24个分次的照射。低剂量组:2例患者的照射剂量为46.2 GyE,7例为50.4 GyE (2.1 GyE/F);高剂量组:5例患者的照射剂量为55.2GyE (2.3 GyE/F)。研究显示,高剂量组患者的中位无进展生存期及总生存期均显著优于低剂量组:两组的中位无进展生存期分别为91个月及18个月;低剂量组的中位总生存期为28个月,高剂量组的中位总生存期在统计时尚未达到。
陆嘉德教授指出,尽管高剂量碳离子治疗低级别胶质瘤具有理想的无进展生存期,但毒性反应较高,重度脑损伤比例可高达40%。因此,不推荐生存期长的低级别胶质瘤患者接受单纯的碳离子治疗。
高级别胶质瘤的质子治疗
高级别胶质瘤的放射敏感性较差,手术是首要的治疗方法并需要尽可能切除肿瘤。目前,高级别胶质瘤术后放疗的标准剂量为60 Gy/30 F。尽管放疗联合同步及辅助替莫唑胺(TMZ)使总生存期提高了2.5个月,达到14.6个月(杜克大学研究结果),并且5年总生存率由2%提高至接近10%,但高级别胶质瘤患者的总生存率仍然较低。尽管既往研究将照射剂量提高至80 Gy,仍未进一步改善患者预后,并且90%的复发病例位于高剂量区。
麻省总医院开展的一项单臂II期临床研究纳入了23例胶质母细胞瘤(GBM)患者,术后残余肿瘤体积为0~42 ml。研究人员联合采用常规光子放疗和质子治疗,总照射剂量高于90 GyE,1日照射2次。结果显示,在无TMZ化疗的情况下,患者的中位总生存期达到20个月,1年总生存率为78%,显著高于通常的50%;高剂量区(90 GyE)内几乎无肿瘤复发,复发常位于邻近高剂量区的60~70 GyE区域;脑坏死是长期生存的相关因素。研究表明,剂量递增可能改善高级别胶质瘤患者的疗效,但单用光子射线很难实现剂量递增,质子治疗有可能提高控制率。
高级别胶质瘤的碳离子治疗
NIRS开展的一项I期剂量递增研究纳入了48例于1994年10月至2002年2月期间接受治疗的高级别胶质瘤患者,其中间变性星形细胞瘤(AA)患者16例,胶质母细胞瘤患者32例。光子放疗的剂量为50 GyE/25 F/5周,碳离子治疗的剂量为16.8~24.8 GyE/8 F/2周,联合嘧啶亚硝脲(ACNU)化疗。结果显示,高剂量碳离子治疗组患者的中位总生存期达到26个月,表明光子联合碳离子高剂量放疗具有较好的总生存期。
德国海德堡离子治疗中心(HIT)回顾性研究了光子(50 Gy)联合碳离子加量照射(ACNU)与光子+/-TMZ治疗患者的疗效。结果显示,光子(50 Gy)联合碳离子加量照射组的中位总生存期与光子联合TMZ组相似,分别为18个月和14个月,均高于单纯光子放疗组(9个月)。但目前尚无关于碳离子联合TMZ治疗高级别胶质瘤的报道,上海市质子重离子医院目前正在开展相关临床研究。
上海市质子重离子医院CNS肿瘤治疗临床经验
上海市质子重离子医院自2015年5月至2019年3月期间,共收治胶质瘤患者71例,所有患者均接受前瞻性的治疗方式,即按照预设的治疗方案接受治疗。
高级别胶质瘤的临床成果
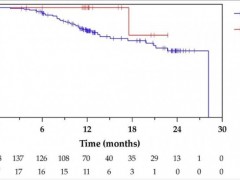
医院近期总结了前50例于2015年6月至2018年10月间接受治疗的高级别胶质瘤患者,患者接受同步及辅助TMZ化疗,24例患者的质子照射剂量为60 GyE/30 F,26例患者接受质子碳离子联合治疗。12例患者入组I期剂量递增研究,质子照射剂量为60 GyE/30 F,碳离子递增照射剂量为9~12 GyE/3 F。
患者的中位随访时间为14.3个月(4.8~39.6个月)。12个月总生存率及无进展生存率分别为88%及74%;18个月总生存率及无进展生存率分别为73%及60%。58%的患者出现1级急性毒性反应(脱发/皮肤反应),无2级毒性反应;11例患者出现迟发毒性反应,其中1级放射性脑损伤6例,2级放射性脑损伤5例。
研究中34例胶质母细胞瘤患者的数据与国际标准治疗结果进行比较显示,与Stupp研究相比,患者的18个月总生存率及无进展生存率分别为61%和42.7%,均明显高于Stupp研究结果。
碳离子推量治疗胶质母细胞瘤的前瞻性III期临床研究
医院正在开展一项针对胶质母细胞瘤碳离子推量治疗的前瞻性III期研究,患者将随机分为单纯质子放射组(60 GyE/30 F)与质子(60 GyE/30 F)+碳离子推量放射组。研究计划纳入单纯质子放射组患者121例、质子+碳离子推量放射组患者122例,主要终点为中位总生存期。
脊索瘤/软骨肉瘤的质子碳离子治疗
医院回顾性分析了91例于2014年6月至2018年7月间接受治疗的脊索瘤/软骨肉瘤患者的临床疗效。碳离子治疗组的照射剂量为66~69 GyE/22~23 F;质子碳离子治疗组的质子照射剂量为50 GyE/25 F,碳离子照射剂量为15~21 GyE/5~10 F。2年总生存率为87.2%,局部无进展生存率(LPFS)为86.2%。
目前,医院正在开展针对残留及术后全切颅底脊索瘤/软骨肉瘤患者的前瞻性II期随机临床研究,患者将随机接受质子治疗或碳离子治疗,主要研究终点为5年或10年局部无进展生存率。
脑膜瘤的质子碳离子治疗医院针对26例于2015年5月至2018年10月间接受治疗的脑膜瘤患者进行了回顾性分析,其中WHO I级患者8例,II级患者9例,影像学诊断患者9例,2例为Simpson I~III切除。质子治疗的中位照射剂量为54 GyE (50.4~60 GyE),单次剂量为1.8~2.0 GyE。患者的2年无进展生存率为100%,症状缓解率为70%。
目前,医院正在开展针对WHO II/III级颅底脑膜瘤患者的前瞻性II期随机临床研究,患者将随机接受质子治疗或碳离子治疗,主要研究终点为5年局部无进展生存率,预计招募52例患者,其中每组26例患者。
总结
陆嘉德教授最后总结说,质子重离子治疗胶质瘤具有明确的物理学优势;胶质瘤质子治疗获得了较好的临床疗效,毒性反应低;胶质瘤碳离子治疗的临床病例仍不多,应慎重采用单纯碳离子治疗;上海市质子重离子医院采用质子+/-碳离子治疗高级别胶质瘤获得了较好的初步疗效;但质子重离子治疗胶质瘤的 方式还需进一步探索。