乳腺癌脑转移治疗方案,乳腺癌脑转移新疗法提高患者5年生存率
乳腺癌是最容易发生脑转移的癌种之一,其发生率仅次于肺癌。约10%~15%的Ⅳ期乳腺癌患者会发生脑转移,其中约17%的患者,脑部是其唯一的转移部位。
相关统计显示,发生脑转移的乳腺癌患者5年生存率仅有5%~8%,远低于整体乳腺癌的80%~90%。可以说,发生脑转移是影响乳腺癌患者预期生存期的重要因素之一。
乳腺癌的脑转移有哪些特点
常见于脑灰白质交界处
根据流行病学统计结果,在成人颅内恶性肿瘤中,转移性肿瘤占70%~90%。且脑转移最常见于脑灰白质交界处,80%~85%位于大脑,小脑占10%~15%,仅2%~3%的转移患者病灶位于脑干。
倾向于多发
由于脑的供血量大,约占全身循环血总量的1/6~1/4,因此脱落进入血管的癌细胞很容易随血液循环进入脑部。且脑转移瘤倾向于多发,多发性脑转移占70%~80%,单发性仅占14%~30%。若发生脑膜转移,经脑脊液扩散,可能引起脑脊液循环障碍。
预后极差
脑转移瘤预后极差,若患者不接受治疗,中位生存期仅1个月,只使用类固醇治疗为2~3个月,采用全脑放疗的患者为3~6个月。根据国内报告,可接受手术者,未经手术治疗平均存活期3个月,手术治疗后平均存活8个月。
自CT及MRI的应用普及后,脑转移患者早期诊断率升高,治疗水平提升,预后有所好转。通常情况下中位生存期可以达到6~10个月,1年生存率30%~50%, 3年生存率8~10%,5年生存率5~8%,仍有少数患者得以较长期生存。
有一定的病理类型特点
对于乳腺癌患者,不同基因型的乳腺癌患者发生脑转移的概率不同。HER2阳性是脑转移的影响因素之一,约50%的HER2阳性乳腺癌患者会发生脑转移;三阴性乳腺癌患者也较易发生脑转移,但激素受体HR阳性的患者发生脑转移的比例较低。
而病理类型对于乳腺癌脑转移风险也有一定的影响。浸润性导管癌晚期患者发生脑转移的风险更高,较年轻的患者发生脑转移的风险较高,且脑转移患者多伴有其他部位转移。
临床上应综合考虑患者的基因型、病理类型、年龄、其他部位转移情况及一般情况等,评估患者发生脑转移的风险,并根据患者转移病灶数量、直径、位置等因素,综合分析评估患者预后。
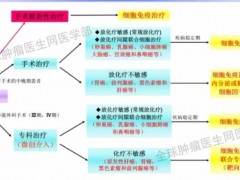
乳腺癌脑转移的主要治疗手段有哪些
脑转移患者的预后一般较差,生存期不理想,因此治疗的主要目的是延长患者生存期、提高患者生活质量。应当注意的是,对脑转移病灶的治疗应当属于全身治疗的一部分,提高患者生存率的关键还是在于加强对颅外病灶的控制。
脑转移的常用治疗手段包括手术、放疗、化疗、靶向治疗及对症支持治疗等。但由于血脑屏障的存在,大部分药物很难穿过血脑屏障抵达脑组织,药物利用率并不理想,疗效存在争议。专家建议将化疗应用于多发脑转移且不能接受手术治疗的患者,或在放疗的基础上进行使用,对患者的全身疾病进行控制。
根据《中国晚期乳腺癌临床诊疗专家共识》,对于发生了脑转移的患者,局部治疗原则主要包括:
单个脑转移的局部治疗原则
01、手术+全脑放疗
手术切除联合全脑放疗是目前颅内单发脑转移瘤的首选治疗方案之一,局部控制率比单独使用放疗或手术更佳。但需要注意的是,手术治疗的生存获益只有在针对仅有脑部转移且仅有单个病灶,或其他颅外病灶控制良好的患者时才能体现,对于多发转移灶或转移灶较大的患者,手术治疗可能效果不佳或难以进行。
对于乳腺癌脑转移患者,医生技术与医院设施水平对手术效果及患者预后的影响很大。在接受手术前,患者应该尽量选择接受国际、国内专家咨询,并选择经验丰富的医生与医院,获得更好的治疗结果。
02、立体定向放疗
立体定向放疗(SRT)包括立体定向放射外科(SRS)及分段立体定向放射外科(FSRT)等,相关研究表明,在治疗单个病灶的脑转移患者时在立体定向放疗的基础上结合全脑放疗并不能提高患者生存率。
转移病灶数目为2~3(或2~4)的局部治疗原则
01、全脑放疗+立体定向放疗
全脑放疗联合立体定向放疗(立体定向放射外科或分段立体定向放射外科)主要应用于病灶最大直径<3 cm或4 cm、且预期预后较好的患者。
单纯使用立体定向放疗可以减少因全脑放疗带来的神经认知功能障碍,但补充使用全脑放疗能够显著降低颅内复发率,因此在临床实践中应结合患者颅内肿瘤情况、预期生存时间以及患者和家人的治疗意愿做出治疗决策。
02、手术+术后放疗(全脑放疗或立体定向放疗)
对于病灶直径≥3 cm或4 cm且有症状的患者,可以在手术切除较大的病灶后补充使用术后放疗(全脑放疗或立体定向放疗)。
多发脑转移或一般情况差、和(或)伴有脑膜转移的局部治疗原则
01、对症支持治疗+全脑放疗
尽管所有乳腺癌脑转移患者都可以选择全脑放疗作为局部治疗手段,但原则上对于脑转移病灶数目超过4枚、或累及脑膜、或虽然转移病灶数不超过3或4枚但合并未控制的全身扩散及卡式功能状态评分(KPS)<70的患者,首选在皮质激素和脱水等对症支持治疗的基础上进行全脑放疗。
在多发脑转移的前提下,应根据患者一般情况和转移灶特点决定全脑放疗后是否局部加量照射。如果一般情况差或患者及家属拒绝接受全脑放疗,患者也可接受单纯的对症支持治疗。
放射治疗:脑转移最重要的局部治疗手段
整体来说,放疗是乳腺癌脑转移患者最重要的局部治疗手段,其重要性甚至超过手术。而如何在提升放疗疗效的同时降低放射线对正常脑组织造成的损伤,对于乳腺癌脑转移患者来说至关重要。
此外,《共识》中还提出,由于接受全脑放疗的患者血脑屏障会受到破坏,因此从全身治疗(化疗等)中获得的益处可能更高,可以在此基础上考虑具备透过血脑屏障能力的药物进行治疗。
常用于治疗乳腺癌脑转移的放疗手段有哪些
全脑放射治疗(WBRT)
全脑放疗一般适用于脑内多发转移灶患者,或一般状况较差、不适合接受手术或立体定向放疗等治疗方式的单发病灶患者,或颅外肿瘤无法控制的患者。
这种放疗手段的优势在于可以同时对多个肿瘤转移灶进行治疗,同时可以预防颅内新发病灶的出现,但副作用明显。接受全脑放疗1年后的患者并发症主要包括注意力、记忆力减退,脑萎缩,脑组织坏死,认知功能障碍,内分泌功能失调,痴呆等。
立体定向放疗(SRT)
在立体定向设备的引导下,采用特定的放射源(通常是X线,即光子束)对肿瘤进行放射治疗。对于乳腺癌脑转移患者来说,最常使用的两类立体定向放疗为SRS和FSRT。
立体定向放疗的优势在于,这种放疗方案照射精确,能够控制对肿瘤病灶区域进行大剂量照射,对于周围健康脑组织照射剂量较小。比起全脑放射治疗,立体定向放射治疗适用于转移病灶数较少(≤4个)的患者。
这种治疗方案的主要局限性包括不能预防颅内远处新发病灶、放射性坏死的发生率较高(5%~10%)等。其加强版放疗方案包括适形立体定向放疗(CSRT)、分段立体定向放射外科(FSRT)等,是未来放疗学科的主要发展方向之一。
在一项单机构的回归性分析报告中,共统计了161例脑转移患者采用立体定向放射治疗的疗效,其中包括非小细胞肺癌(65.2%)、胃肠道肿瘤(11.8%)、小细胞肺癌(6.8%)、乳腺癌(4.3)患者等。其结果显示,所有患者中位总生存期19个月,包括头痛(82.5%)、头晕(81.3%)、呕吐(100.0%)、构音障碍(90.9%)、视功能障碍(90.9%)等在内的各种临床症状都得到了不同程度的改善。
立体定向放射外科(SRS)
立体定向放射外科疗法通常应用于脑部肿瘤。患者脑部易于保持固定,不会如肺部肿瘤或消化道肿瘤一样频繁发生位移;且头骨是肿瘤位置的明确标志,便于治疗时定位。治疗前,需要使用小螺钉将模具连接在头骨上,固定头部位置并指导放射线位置。
进行手术前,患者佩戴模具固定姿势后,采用MRI对肿瘤进行定位,后连接治疗仪器并接受精准治疗。
由于对患者固定肿瘤位置的要求很高,以及其辐射小面积、高强度的特点,这种技术只能应用于直径<5 cm的肿瘤。
其适用范围主要包括伽玛刀(主要应用于颅内直径<3 cm的病灶)、射波刀(可根据患者呼吸等体位改变,随时跟踪调整照射的靶向区域),优点在于辐射精确,高剂量相对集中于病灶部位,边缘等剂量线以外的部位辐射剂量锐减。
根据一项单机构的统计数据,在91例接受立体定向放射外科治疗的乳腺癌脑转移患者中,中位总生存期为15.7个月;其中ER+/HER2-患者(31例)的中位总生存期为13.8个月,ER+/HER2+患者(14例)的中位总生存期为21.4个月,ER-/HER2+患者(30例)的中位总生存期为20.4个月,三阴性乳腺癌患者(16例)的中位总生存期为8.5个月;颅外疾病控制稳定的患者(30例)中位总生存期较长,达到20.1个月,而颅外疾病持续进展的患者中位总生存期仅有11.4个月。
质子疗法
质子疗法属于放射治疗的一种,治疗时采用质子束对病灶进行照射。质子释放的能量远远高于常规放射疗法中所使用的X射线,且质子属于相对较重的带电粒子,会在击中目标病灶时释放大量的能量,之后迅速衰减;而X射线主要由光子组成,光子几乎没有质量,它们会一直穿过机体、包括健康组织,甚至在击中病灶后弹射向其他方向、波及周围组织。
在乳腺癌脑转移患者的治疗中,质子疗法最大的优势就在于,能够将最大量的放射剂量集中于病灶部位,对周围健康脑组织造成的辐射更小,造成的不良反应更轻微,患者耐受性更好、疗效更加显著。
国内有哪些可靠的医疗机构
不论是手术还是放疗,对于癌症患者、尤其是发生了脑转移的晚期癌症患者来说,一家可靠的医疗机构所能带来的,很可能就是从死亡到生存的差距。
那么,在国内有哪些医疗机构,水平更高、疗效更好呢?
中国人民解放军总医院(301医院)
解放军总医院放射治疗科,前身是1958年隶属于放射科的放射治疗组,1977年与同位素组共同扩展为放射二科,1983年正式成立了独立运行的放射治疗科。
科室盯准国际治疗技术,不断引进世界的先进放疗设备。现拥有螺旋断层治疗机(TomoTherapy)HI、HD机型各一台,第四代全身立体定位放射外科治疗系统(CyberKnife),容积旋转调强加速器(RapidArc),术中放疗加速器(Mobetron)影像引导加速器(Synergy)、近距离治疗机(HDR)等先进治疗设备。并配备有齐全的治疗计划系统和完善的放疗质量控制设备。已成为全世界放疗设备最齐全的科室之一,为肿瘤患者的治疗提供最齐全最合理的放疗方案选择。
北京大学肿瘤医院
北京大学肿瘤医院放疗科始建于1976年,同年,我国第一台直线加速器在这里自主研制成功。
目前放疗科拥有直线加速器5台(包括国际最先进的Rapid-Arc及True Beam放疗系统),后装治疗机1台,治疗计划系统20余套,CT定位机及MRI定位机各一台,浅部热疗机、深部热疗机和全身热疗机各1台。
2016年,放疗科率先引进国内首批EDGE加速器放疗系统(速锋刀),经过两年的安装筹备,终于在2018年1月正式开始接收患者,开展EDGE放疗技术的临床应用。
速锋刀是射波刀的升级换代产品,因此理论上适合射波刀治疗的患者均可以接受速锋刀治疗。由于速锋刀的精准度可达到0.1 mm,比射波刀精准十倍,可完美保护周围正常组织、最大限度降低副作用,因此非常适合由于病灶位置及身体条件等不利因素而无法手术的肿瘤患者,包括乳腺癌脑转移患者。
中国医学科学院肿瘤医院
中国医学科学院肿瘤医院放射治疗科是一个由临床治疗、放射物理和放射生物室三部分组成的专业科室,临床分为头颈、胸和腹部肿瘤三个专业组。是一支由医护人员、物理师和工程师等170余人组成的实力雄厚的专业队伍,其中首席专家4人、高级职称16人、副高级职称7人。
科室拥有8台直线加速器,包括当今最先进的IGRT(图象引导)加速器及螺旋断层(TOMO)加速器,2台CT模拟定位机,1台常规模拟定位机,30余套逆向计划设计系统,包括Pinnacle、Eclipse、Monaco、Brainlab等主流计划系统、1台近距离治疗机和1台热疗机等的设备和完善的管理结构。每年收治新病人约5000人,主要治疗的恶性肿瘤包括鼻咽癌、头颈部肿瘤、脑瘤、肺癌、食管癌、恶性淋巴瘤、乳腺癌、直肠癌、儿童肿瘤和软组织肉瘤等。率先在国内开展旋转容积调强放疗(VMAT)、螺旋断层调强放疗(TOMO)、图像引导放疗(IGRT)、立体定向放疗(SRS)、普通调强放疗(IMRT) 、适形放疗(CRT)等技术,每年有超过5000例病人接受放疗。
参考文献
http://www.caca.org.cn/system/2016/08/03/011250086.shtml
https://www.ejcancer.com/article/S0959-8049(18)30954-7/fulltext
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6914765/