新型CAR-T治疗中国首剂给药落地!CAR-T细胞疗法强势"开服",重创肝癌、白血病、淋巴瘤等
2025年1月20日,科济生物官网发布令人振奋的消息,其全力研发的针对CD38的同种异体CAR-T细胞疗法——KJ-C2320,已在中国正式开展治疗复发/难治性急性髓细胞白血病(R/RAML)的临床试验(IIT),并且成功完成患者首剂治疗!
这是医学征程上的一次重大突破,每一个数据、每一步进展,都承载着无数患者的希望。此刻,我们满心期待,共同拭目以待KJ-C2320在后续临床试验中大放异彩,为那些与病魔顽强抗争的患者带来生的曙光,开启癌症治疗的全新篇章!

▲截图源自“carsgen”
KJ-C2320:中国自研新型CD38 CAR-T疗法震撼登场
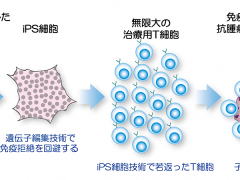
KJ-C2320是由科济生物基于THANK-uCAR®平台开发的一种针对CD38的同种异体嵌合抗原受体CAR-T细胞疗法。通过修改供体来源的T细胞,生成具有更高扩增和持久性的同种异体CAR-T细胞,以降低同种异体T细胞的移植物抗宿主病(GvHD)、宿主抗移植物反应(HvGR)的发生风险。
此外,自然杀伤(NK)细胞会攻击无HLA-I表达的T细胞,从而限制同种异体CAR-T细胞的扩增和持久性。为保护同种异体CAR-T细胞免受患者NK细胞的攻击,在TCR-/B2M-T细胞上,植入识别NKG2A的CAR,阻止NKG2A阳性NK细胞对CAR-T细胞的排斥,让THANK-uCAR-T细胞具备抵抗NK细胞攻击的能力。临床研究显示,基于THANK-uCAR®平台开发的BCMACAR-T疗法,可在达到完全缓解的患者中,扩增到与自体CAR-T相当的水平,初步证明其安全性可控、疗效可观。
CAR-T细胞疗法:对抗肿瘤的有力武器
CAR-T 细胞疗法,全称 “嵌合抗原受体 T 细胞疗法”,其原理是通过插入 CAR 对患者的 T 细胞进行基因改造,改造后的 T 细胞就如同被精准编程的 “抗癌特种兵”,能够精准靶向癌细胞。十二年前,年仅5岁的白血病患儿艾米莉(Emily),在CAR-T治疗23天后,成功实现了“临床治愈”,此后更是创造了无癌生存长达12年的生命奇迹,至此让CAR-T疗法一战成名!
CAR-T 细胞疗法最初是为攻克血液系统恶性肿瘤而研发,并获得批准应用。在治疗急性淋巴细胞白血病(ALL)和弥漫性大 B 细胞淋巴瘤等疾病方面展现出了卓越疗效,显著提高了患者的生存率和生活质量,堪称医学史上浓墨重彩的一笔。这一辉煌成就,极大地激发了科研人员的探索热情,点燃了大家对将 CAR-T 细胞疗法应用于实体肿瘤治疗的无限希望,开启了肿瘤治疗领域新的探索征程 。
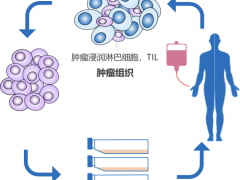
CART治疗的过程
CAR-T细胞疗法的治疗过程主要包括收集 T 细胞、激活它们、使用 CAR 对其进行基因改造以识别肿瘤特异性抗原、扩增改造后的细胞,并在淋巴细胞清除预处理后将其重新引入患者体内以增强肿瘤靶向性(详见下图)。

▲图源“JCO”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
1、通过白细胞分离术,从患者外周血中分离 T 细胞。
2、使用抗 CD3/CD28 抗体,激活这些细胞以刺激其增殖。
3、通过插入 CAR 基因,对 T 细胞进行基因改造,使其能够识别肿瘤特异性抗原。
4、CAR-T 细胞在体外扩增,以达到足够用于治疗的数量。
5、在再输注之前,患者通常通过化疗进行淋巴细胞清除,以增强 CAR-T 细胞植入。
6、CAR-T 细胞被输回患者体内,在那里它们靶向并消除表达 CAR 特异性抗原的癌细胞。
次日制备完成的新型CD19 CAR-T疗法首次人体数据公开,急性淋巴细胞白血病完全缓解率达100%
CAR-T细胞疗法在治疗复发/难治性B细胞急性淋巴细胞白血病(R/RB-ALL)方面,展现出良好的疗效,据相关研究显示,CD19 CAR-T细胞治疗R/R B-ALL的完全缓解(CR)率已达67%~93%。然而,其制备时间长,需要克服漫长的制备过程。而近期全球知名期刊《Nature》子刊《血癌杂志》,报道了一款次日制造的新型CD19 CAR-T细胞产品——GC007F的首次人体临床研究数据,不仅大大缩短了患者的等待时间,而且在治疗R/R B-ALL方面具有一定疗效。
本次研究共入组21例复发/难治性B细胞急性淋巴细胞白血病(R/RB-ALL)患者,在18例可评估疗效的患者中,结果显示:所有18名可评估疗效的患者均于第28天达到完全缓解(CR),完全缓解(CR)率达100%。其中94.4%(17例)达到完全缓解(CR)且微小残留病灶(MRD)阴性。83.3%的患者(15例)在3个月评估时维持无病生存(DFS),77.8%的患者(14例)在第3个月时维持MRD阴性(详见下图)。迄今为止,最长无病生存时间为29个月(未进行移植)。
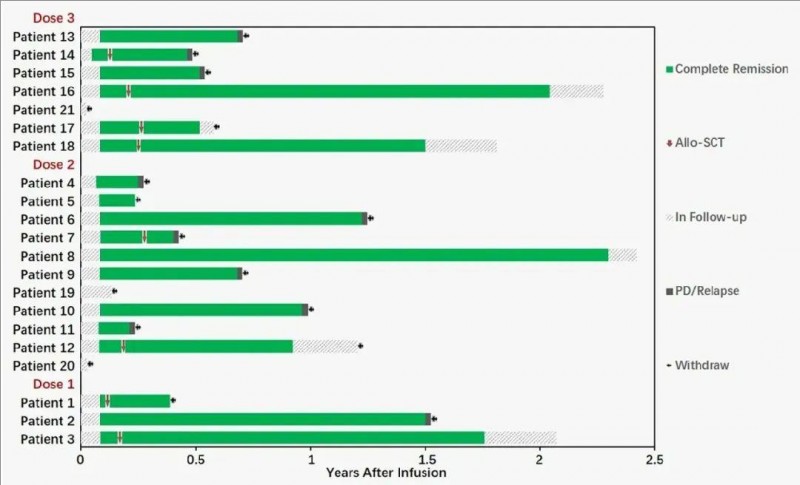
▲图源“Blood Cancer J”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
综上,这项首次人体临床研究表明,新型次日制造的FasTCAR-T细胞在R/RB-ALL患者中是可行的,且毒性可控。
国产自研CD19/20双特异性CAR-T细胞惊艳亮相,非霍奇金淋巴瘤完全缓解率达70%
非霍奇金淋巴瘤(NHL) 是血液系统中常见的恶性肿瘤,传统疗法对复发/难治性 NHL (R/R NHL) 患者疗效有限,尤其是对弥漫性大B细胞淋巴瘤 (DLBCL) 患者。最近国际顶级期刊《血癌杂志(Blood cancer journal)》中,报道了深圳大学总医院开展的一项“应用自体CD19/20双特异性CAR-T 细胞,治疗复发或难治性(R/R)B细胞非霍奇金淋巴瘤(NHL)”的I-II期临床试验(NCT04723914)结果”,引起了巨大轰动,大多数患者获得完全缓解,并表现出串联CD19/20 CAR-T 细胞的疗效和安全性。
本次研究共入组11例符合标准、且中位年龄为59岁(范围:43–68岁)的非霍奇金淋巴瘤(NHL) 患者。入组接受抗CD19/20 CAR-T细胞治疗,输注的CD19/20 CAR-T细胞中位数为1.05(范围:0.31–2.62)×10^6/kg。结果显示如下:
1、客观缓解率(ORR):10例患者中有9例对CAR-T疗法有反应,客观缓解率(ORR)高达90%。其中,7例患者达到最佳反应,完全缓解率(CR率)高达70%。另2例有反应患者达到部分缓解(PR)。9例患者的中位缓解持续时间为11.83个月(范围:4.70~18.50个月)(详见下图)。
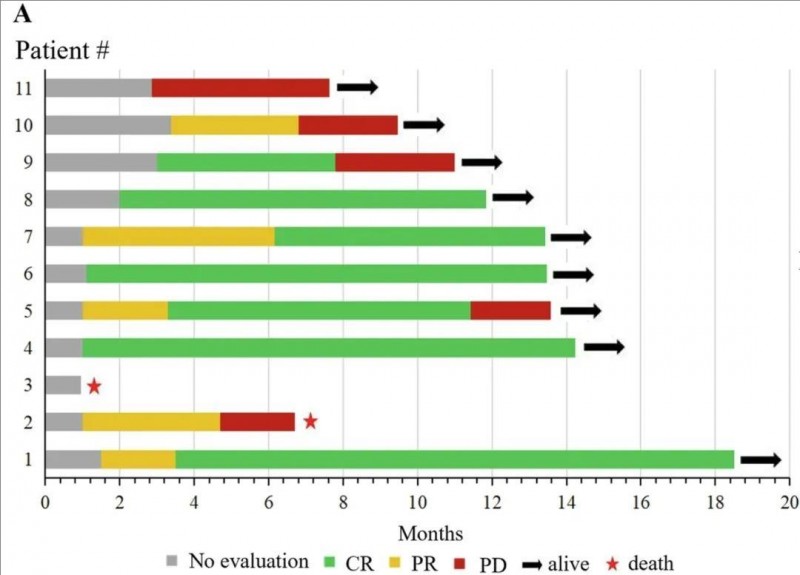
▲图源“Blood Cancer J”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
2、无进展生存(PFS)率:3个月的预估无进展生存(PFS)率高达90%(95%CI 59.59%~99.49%),12个月PFS率为60%(95%CI 31.27%~83.18%)(详见下图)。
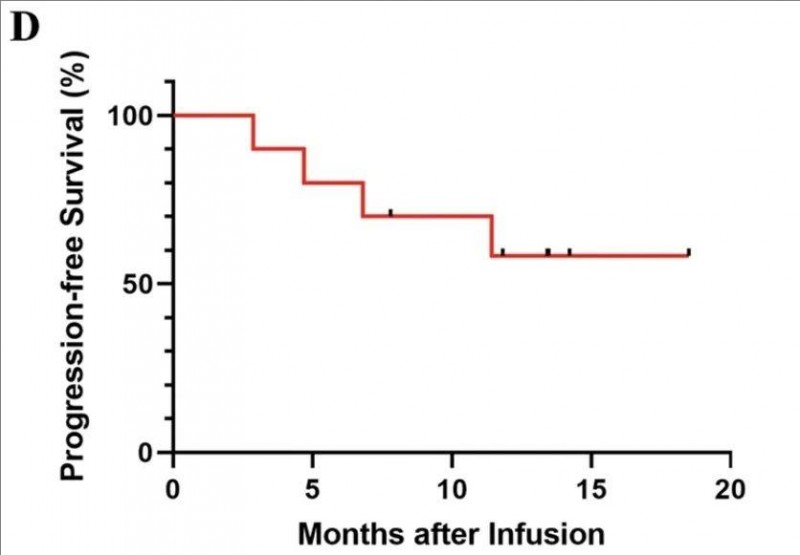
▲图源“Blood Cancer J”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
3、总生存(OS)率:3个月的预估生存率高达90.91%(95%CI 62.26%~99.53%),12个月的生存率达81.82%(95%CI 52.30%~96.77%)(详见下图)。
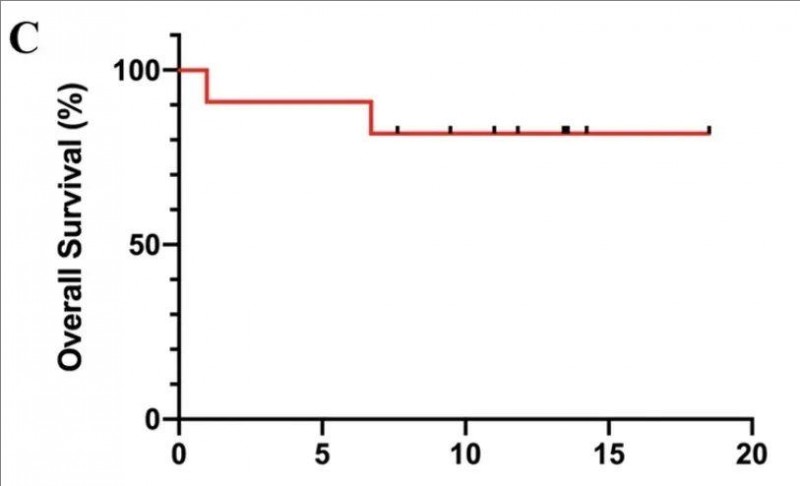
▲图源“Blood Cancer J”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
▼下图展示了3例代表性患者在CAR-T治疗前和输注后,最佳缓解时的PET-CT图像
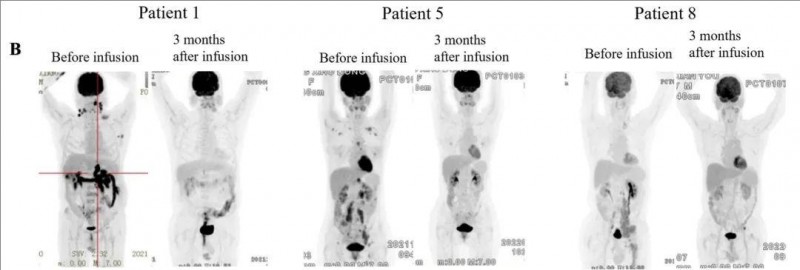
▲图源“Blood Cancer J”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
C-CAR031 CAR-T改写晚期肝细胞癌格局,半数患者病情缓解
GPC3是一种在肝细胞癌(HCC)中过度表达的表面抗原,而在健康组织中几乎不存在,被认为是可精准打击肝癌细胞的“黄金”靶标!基于此我国医学团队研发了一款针对GPC3的自体嵌合抗原受体T(CAR-T)细胞——C-CAR031,为晚期不可切除的肝细胞癌(HCC)患者提供了一种新的希望与选择,C-CAR031的1期临床数据(NCT05155189),已在2024年美国临床肿瘤学会(ASCO)大会上同步发表。
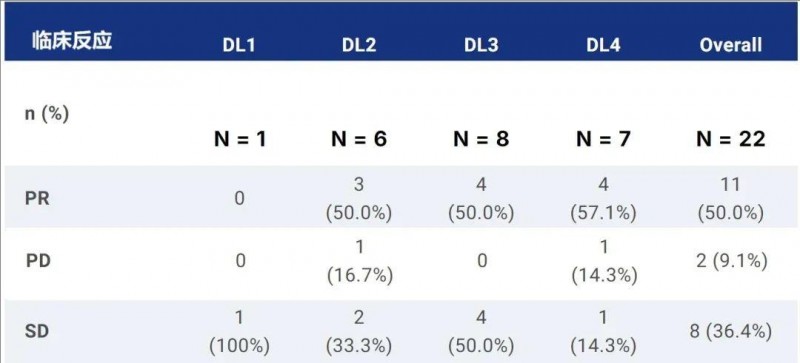
本次共纳入24例晚期(BCLCC期)肝细胞癌(HCC)患者,几乎所有患者(95.8%,23名)都接受了免疫检查点抑制剂(ICI)和酪氨酸激酶抑制剂(TKI)治疗。其中83.3%(20/24)的患者伴肝外转移,先前治疗的中位数为3.5(范围1-6)。入组接受4个剂量水平(DL)的C-CAR031输注。
结果显示:经过5.82个月的中位随访,Kaplan-Meier估计的中位无进展生存期(PFS)为4.27个月(95%CI,2.86-8.90)(详见下图)。
▲图源“ASCO”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
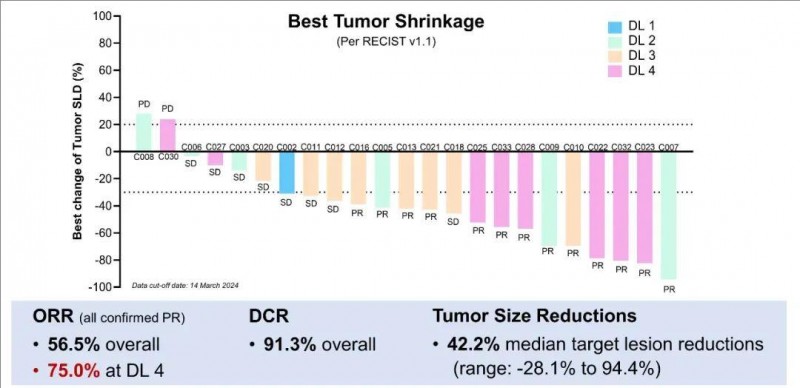
此外,全部入组患者的疾病控制率(DCR)高达90.9%,客观缓解率(ORR)达50.0%(详见下图)。在22例可评估疗效的患者中,90.9%的患者出现肿瘤缩小,不仅肝内病变,且肝外病变也有缩小表现,中位缩小率高达44.0%(范围:3.4%-94.4%)。
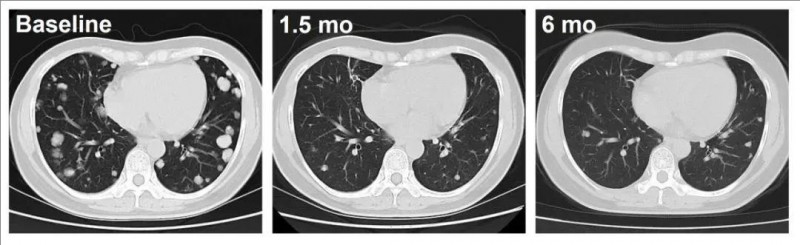
特别值得关注的是,C023号患者作为典型病例具有代表性(DL=4)。该患者在接受C-CAR031治疗后,出现积极反应,肿瘤呈现出持续缩小的态势。自C-CAR031治疗1.5个月起,患者肺部转移病灶出现深度反应,肿瘤体积明显缩小,且数量也明显减少,治疗效果肉眼可见(详见下图)。
▲图源“ASCO”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
▼C023号患者CAR-T治疗前后的影像学对比
▲图源“ASCO”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
小编寄语
时至今日,CAR-T 细胞疗法在血液系统恶性肿瘤的治疗领域已取得突破性进展,众多患者从中受益。然而,在实体瘤治疗方面,其效果仍存在一定局限性。这主要是因为实体瘤内部 T 细胞浸润程度较低,同时免疫抑制性的肿瘤微环境也在从中作梗,阻碍了 CAR-T 细胞疗法充分发挥作用。令人欣慰的是,近年来全球的研究人员从未停止探索的脚步,持续钻研各种新型策略,致力于降低肿瘤抗原异质性,打破免疫抑制的困境,为实体瘤患者带来更多希望。
在国内,CAR-T 领域的发展更是如火如荼,呈现出 “百家争鸣” 的繁荣景象。驯鹿医疗、复星凯特、科济生物、传奇生物等众多制药巨头纷纷投身于 CAR-T 的研发浪潮,并且已经取得了令人瞩目的成果,且已有部分幸运患者实现了完全缓解!如果您想寻求CAR-T细胞或国内外其他前沿抗癌技术(如TIL、TCR-T、NK细胞、益生菌等)的助力,可将出院小结、详尽的病理报告、治疗经历等资料,提交至全球肿瘤医生网医学部,进行初步评估或申请国内外抗癌专家会诊。
参考资料
[1]Ouladan S, Orouji E. Chimeric Antigen Receptor-T Cells in Colorectal Cancer: Pioneering New Avenues in Solid Tumor Immunotherapy[J]. Journal of Clinical Oncology, 2025: JCO-24-02081.
https://ascopubs.org/doi/10.1200/JCO-24-02081
[2]Zhang C, He J, Liu L, et al. Novel CD19 chimeric antigen receptor T cells manufactured next-day for acute lymphoblastic leukemia[J]. Blood cancer journal, 2022, 12(6): 96.
https://www.nature.com/articles/s41408-022-00688-4?fromPaywallRec=false
[3]Wang L,et al.Bispecific CAR-T cells targeting CD19/20 in patients with relapsed or refractory B cell non-Hodgkin lymphoma: a phase I/II trial[J]. Blood cancer journal, 2024, 14(1): 130.
https://www.nature.com/articles/s41408-024-01105-8?fromPaywallRec=false
[4]Zhang Q,et al.Phase I study of C-CAR031, a GPC3-specific TGFβRIIDN armored autologous CAR-T, in patients with advanced hepatocellular carcinoma (HCC)[J]. 2024.
https://meetings.asco.org/abstracts-presentations/234377
[5]https://www.carsgen.com/en/news/20250120/