肿瘤癌症免疫检查点抑制剂PD-1疾病控制率96%
在2019年美国临床肿瘤学会年会上(ASCO)上,PD-1仍然是给晚期肺癌患者带来“愈”见未来希望的焦点:
经过5年随访,晚期肺癌患者使用PD-1抗体Keytruda治疗,15.5-23.2%的患者依然健在,达到临床“无进展生存”。让晚期肺癌患者五年生存率翻六倍!
使用德瓦鲁单抗durvalumab的人中有27%到40%五年没有疾病进展,在某些情况下,这种药物可能会“无进展生存”癌症。
免疫检查点治疗被列为晚期(转移性)肺癌患者的标准治疗,遗憾的是,超过一半的早期肺癌患者会在手术后复发,而手术后接受辅助化疗的五年生存率也只有5%。
近期,ASCO几项试验性研究已经表明,术前免疫检查点免疫治疗的这种新辅助治疗方式可能让早期非小细胞肺癌患者获益更多。这可能是因为在术前新辅助治疗中使用免疫检查点抑制剂可以在疾病过程早期解决微转移,增加患者对全身治疗的依从性。我们一起来看下这些临床研究结果给我们带来的新希望!
术前用阿特珠单抗,50%以上患者病理消退
LCMC3研究
术前接受2周期阿特珠单抗
本次会议上公布了一项在正在进行的II期代号为LCMC3的研究(NCT02927301)。
实验设计:
研究人员招募180名患有IB期至IIIB 早期至中期的非小细胞肺癌患者。让这些患者在手术前接受2个周期的阿特珠单抗(atezolizumab,PD-L1),并且术后继续接受12个月的PD-L1抑制剂。该研究的主要终点是显著病理缓解(MPR),定义为手术切除病理检测≤10%的活肿瘤细胞。
实验结果:
最终77名患者完成阿特珠单抗治疗,并接受手术。其中:
15名患者(19%)达到显著病理缓解;
4名(5%)达到病理完全缓解;
38名(49%)有≥50%病理消退。
在这里需要跟大家说明的是病理缓解是指手术标本病理检查无肿瘤细胞浸润。并且这个结果不受PD-L1表达和肿瘤突变负荷影响。
术前使用O+Y,33%患者病理缓解
NEOSTAR研究
术前接受纳武单抗+伊匹单抗
本次会议上公布的第二阶段NEOSTAR研究(NCT03158129)将I期至IIIA期44名非小细胞肺癌患者在手术前随机分配至每个周期第1天,第15天和第29天接受3mg / kg的纳武单抗(23名)或每周期第1天接受1mg / kg的纳武单抗+伊匹单抗治疗(21名),患者在停药后3至6周内进行手术。
实验结果:
截至2019年5月8日,数据分析的截止,44名患者的总显著病理缓解率(MPR)和完全病理缓解率(pCR)为25%,包括18%的pCR和7%的MPR。
其中,接受联合治疗并接受手术治疗的6名患者(38%)在切除时获得完全的病理反应或肿瘤消失,而单独的nivolumab治疗仅有2名患者(10%)。
初步免疫学表征表明,与单一疗法相比,联合疗法的肿瘤浸润淋巴细胞的数量增加,并且这些T细胞中的一些可能具有肿瘤反应活性,治疗效果更好。
术前使用O药,疾病控制率96%
除了上述两项刚刚在ASCO公布的研究,Rossy认为目前免疫新辅助治疗最著名的突破,非世界癌症治疗顶级机构约翰·霍普金斯医学院团队开展的CheckMate-159试验莫属,从ESMO 2016的惊艳亮相,到ASCO 2017的良好中期成果,再到2018年美国癌症研究协会(AACR)年会,论文直接登上《新英格兰医学杂志》……
实验设计:
这项临床试验一共入组了21名I-IIIA期(早期、中期)的非小细胞肺癌,62%是腺癌,81%均为II-IIIA期患者。在手术前先接受1-2次PD-1(纳武单抗 opdivo)治疗,然后在第二次治疗4周内安排手术。分别采集开始opdivo治疗前的穿刺活检病理标本及手术后的标本,来进行进行详细的基因检测、免疫分析,从而对比出用药前后的各种变化。
实验结果:
1、术前PD-1抗体的使用,不会导致手术时间被拖延。
21位患者,20位患者是在接受了2次PD-1后按计划完成了手术;1位患者由于出现了3级的免疫性肺炎,提前安排了手术,手术过程顺利。21位患者中,有1人手术过程中,发现肿瘤侵犯了气管,未完整切除肿瘤。从第二针O药打完,到手术的时间是18天,完全在计划内(4周)。
2、术前用1-2次PD-1,疾病控制率是96%!
21位患者,在接受O药治疗前,在接受O药治疗后又尚未接受手术前,拍了两次片子。结果提示:2名患者肿瘤明显缩小、18名患者肿瘤稳定、1名患者肿瘤进展,从影像学上判断,术前用1-2次PD-1,疾病控制率是96%!
下图展示了其中一位病友在用药前后肿瘤的明显缩小:
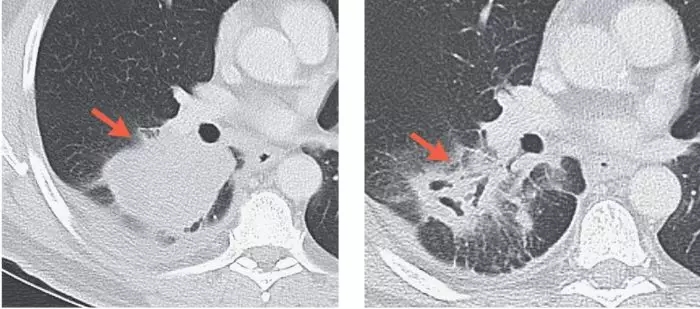
初始影像 手术前PD-1治疗第四周
另一位病友,接受完PD-1治疗后,影像学上提示肿块变大了,但是切下来才发现原来里面绝大部分都是免疫细胞,癌细胞已经基本被消灭了!
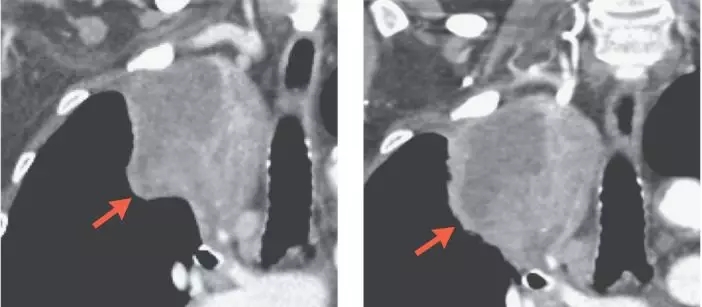
初始影像 手术前PD-1治疗第四周
3、45%的患者发生病理改变,有三名患者肿瘤细胞全部死亡!
20例患者中有9例(45%; 95%CI,23〜68)发生了主要病理学反应。三名患者在原发肿瘤中具有完全的病理学反应(即没有存活的肿瘤细胞)!
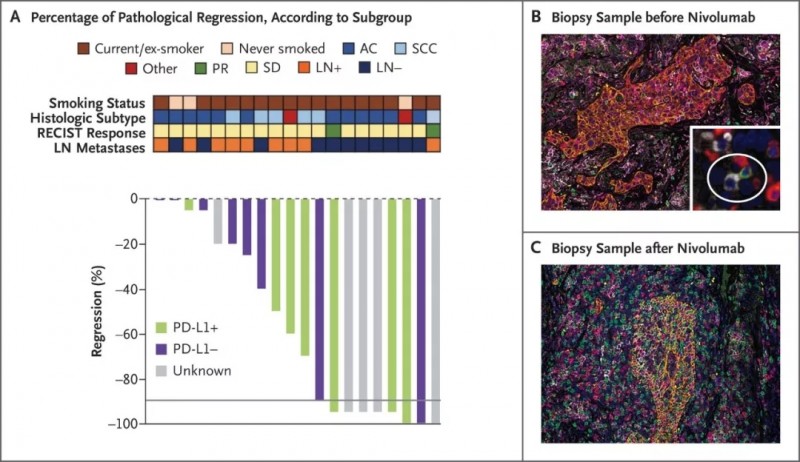
即使是不懂病理学的病友们应该也能看出下面两位患者的病理在PD-1治疗前后发生的明显变化吧,45%的患者,肿瘤组织中超过90%的癌细胞,在接受PD-1治疗后,已经死亡;有几位病友,切下来的肿块,甚至完全都是死的癌细胞。
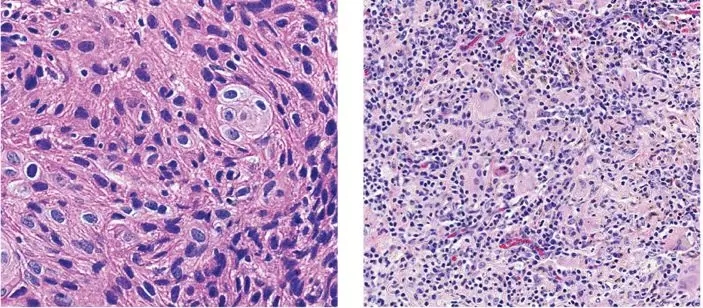
患者一:pd-1治疗前病理 pd-1治疗后病理
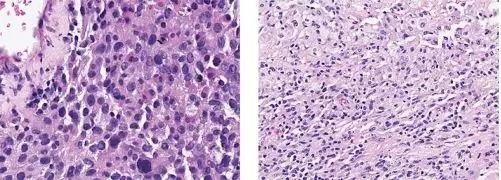
患者二:pd-1治疗前病理 pd-1治疗后病理
4、肿瘤基因突变负荷TMB高的患者,更容易有效。
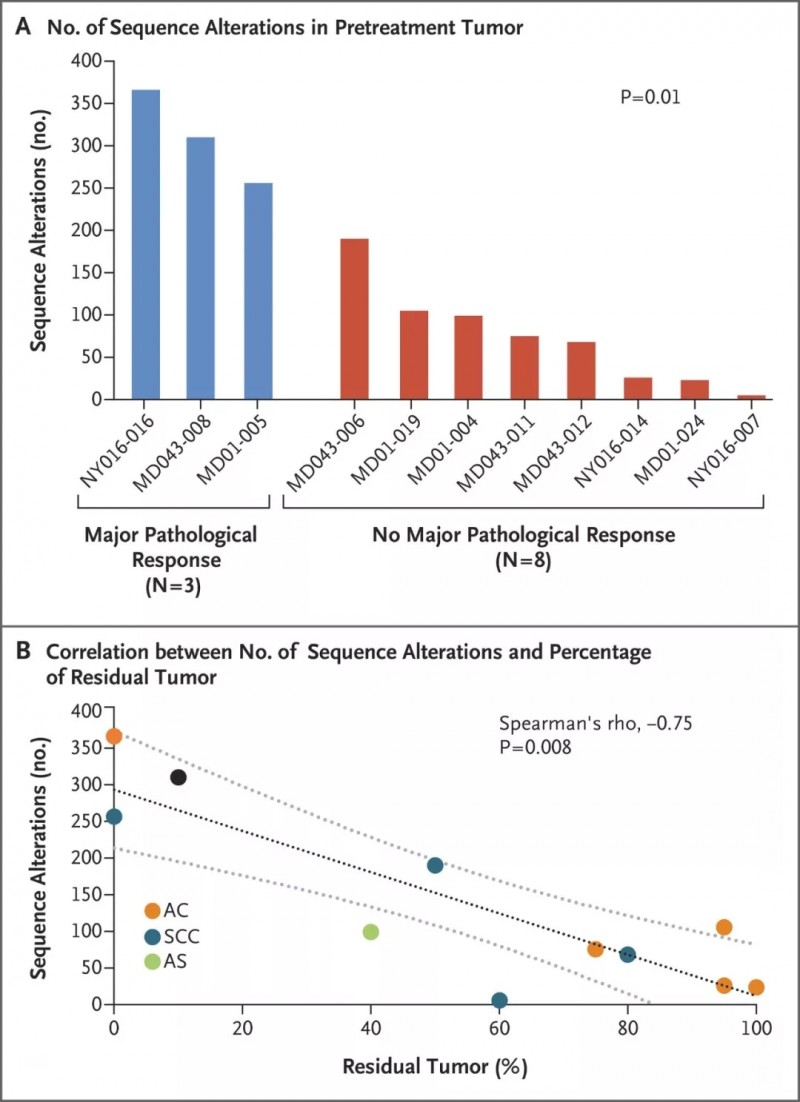
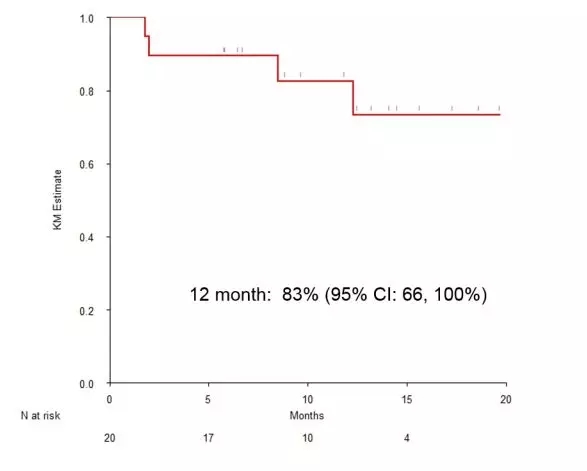
5、长时间随访提示,患者显著获益!
20位接受了PD-1随后进行根治性手术治疗的病友,1年无疾病复发率为80%!18个月无疾病复发率为73%!总生存率高达95%
安全性:
只有5位患者出现了副作用,只有1位患者是2级的不良反应,总体安全性非常好。
科学家们发现,接受O药治疗起效的病友,其肿瘤组织中特异性杀伤癌细胞的T细胞数量和比例明显提高,外周血中也是。尤其,是那些能特异性针对所谓肿瘤新生抗原的T细胞扩增和激活明显。这说明成功的关键在于T细胞在手术后循环通过患者的身体,从而攻击肿瘤细胞并防止新的转移。
研究人员说,nivolumab有效地将肺部肿瘤转化为“自动疫苗”,将杀死体内的肿瘤细胞。“在手术前通过免疫疗法激活的T细胞可以在患者手术后在整个身体内截留逃亡的肿瘤细胞,并防止癌症复发,这可能是一个改变游戏规则的治疗策略。
文章小结
传统上,化疗或放化疗已被用于肺癌患者术后的辅助治疗,以缩小大的非转移性肿瘤。而新辅助治疗可能给患者带来更大的获益:
1.在手术前缩小肿瘤,降低手术难度,甚至给原本无法手术的患者手术的机会;
2.提前清除掉那些肉眼不可见,但已经存在的微小转移灶,降低复发风险;
3.手术前肿瘤部位的血供保持比较完整,治疗药物可以更有效的到达肿瘤处;
4.患者在手术前的身体状态相对较好,能更好地耐受放化疗。
我们希望这一突破以及正在进行的后续临床研究将转化为新的护理标准!







































 首页
首页 咨询
咨询 方舟新药
方舟新药 营养商城
营养商城