胃癌NK细胞免疫疗法,NK细胞治疗,NK细胞疗法,NK细胞免疫治疗,NK免疫细胞疗法或将改善患者预后
胃癌是全球第5高发的恶性肿瘤,死亡率高居第3位,在中国尤其普遍。根据流行病学调查,2017年,全球范围内有超过122万人新患胃癌,接近86.5万人死于胃癌。在这一年内,所有患者因罹患胃癌所带来的伤残与痛苦而折损的寿命(失能调整生命年,DALY)加起来有1910万年之久!
平均到每一位患者身上,是本应该尽享天伦之乐、或在自己的事业中一展宏图的十几年。
其实早期胃癌的预后一般较好,在治疗后患者仍能获得较好的生活质量;但对于晚期患者,即使及时采取了综合治疗,5年生存率也仅有约10%~30%。且晚期胃癌极易发生转移,或造成腹水、严重消瘦、呕血等症状表现,患者的生活质量很差、饱受病痛折磨。
为了提高患者的生活质量、延长生存期,早在二十年前,就已经有日本的研究学者对胃癌疗效及预后的影响因素进行了一系列的探索。当他们将目光放到一种免疫细胞的身上时,惊奇地发现,这种细胞在提升疗效和改善患者生活质量方面,竟然有如此强大的效果。
NK细胞vs癌细胞,孰强孰弱
94.6% vs 72.3%,NK细胞活性显著影响预后

一项2001年发表的研究中已经指出,在排除其他因素干扰后,自然杀伤细胞(Natural Killer Cell,NK细胞)的活性对于胃癌患者的5年生存率影响非常显著。NK细胞裂解率>25%的患者5年生存率为94.6%,明显高于NK细胞裂解率<25%患者的72.3%。
研究者认为,这种影响很可能是双向的。NK细胞的活性和功能影响着肿瘤的治疗效果与预后水平,肿瘤的体积和扩散情况也影响着患者体内的NK细胞活性。
而此后,大量的研究结果也证实,NK细胞功能障碍是肿瘤免疫逃逸的重要原因之一。
被肿瘤“视若大敌”!NK细胞越强,患者生存率越高

这项研究中指出,在胃癌病灶内NK细胞的浸润预示着患者生存率的提高。且NK细胞水平及活性与肿瘤组织中COX-2等的表达相关;通过包括PGE2等在内的因子,癌细胞可以抑制K细胞的增殖并诱导NK细胞凋亡。
为了逃避人体免疫系统的“追杀”,癌细胞可以说是煞费苦心、不择手段。
在治疗癌症这方面,癌细胞这些“敌人”最害怕的东西,就是我们最该重视并利用起来的东西。既然癌细胞如此“畏惧”人体内的NK细胞,那么我们是否也可以将NK细胞利用起来,增加它们的数量、增强它们的活性,从而对癌细胞造成杀伤呢?
针对这一思路,研究者们做出了许多尝试。
NK细胞治疗胃癌的尝试
Ⅳ期胃癌、广泛转移,NK细胞联合综合治疗治疗,患者存活超过5年!

一例来自日本的病例报告中,患者为74岁男性,Ⅳ期胃癌、广泛转移。根据他的病情,治疗组多学科专家为他量身制订了治疗方案,采用2年的化学疗法、全胃切除手术、及术后5年的DC诱导NK细胞治疗等多学科综合治疗,取得了成功。至结果发表时,患者已经存活5年6个月。
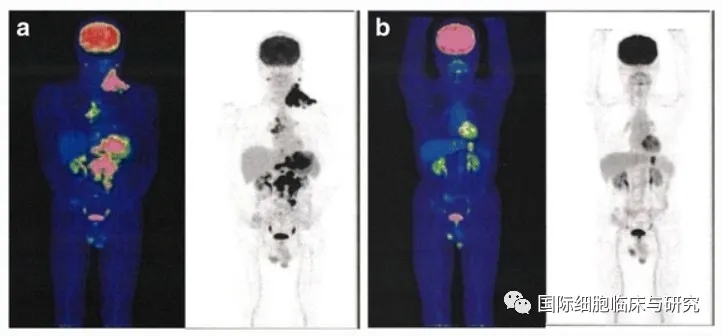
患者治疗前(左)和患者治疗2年后(右)
过继性细胞疗法有效!显著提升患者NK细胞功能

实验室研究证实,采用过继性性细胞疗法可以有效地提高患者体内的NK细胞总数及抗癌活性。同时这种治疗方案的安全性较好,并不会对患者造成伤害。
NK细胞联手曲妥珠单抗,临床试验已经开展!
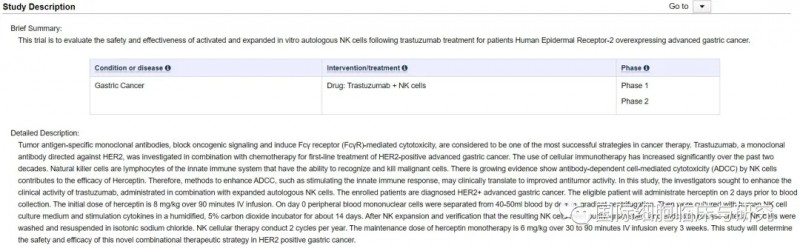
在临床研究方面,NK细胞疗法与其他免疫疗法、靶向疗法等联合应用的研究是当前热门方向之一。针对胃癌,NK细胞疗法联合曲妥珠单抗的试验已经有立项,目前还没有得到研究结果,但相信在未来会很快有所进展。
为什么NK细胞能有这样的功效
NK细胞是什么
自然杀伤细胞(Natural Killer Cell,NK细胞)又被称为大颗粒淋巴细胞,是一种主要分布于外周血和脾脏的淋巴细胞。NK细胞主要在体液免疫阶段发挥功能,因其具有非特异性的细胞杀伤功能而得名。
目前,临床上最常用的CAR-T细胞疗法、DC疫苗等,所使用的细胞都来自细胞免疫阶段。这类治疗方法具有很强的“特异性”,换句话说,在经过实验室修饰之后,它们非常擅长攻击具备某一类特征的癌细胞,但也只擅长攻击这一类癌细胞。
NK细胞所谓的“非特异性”是区别于T淋巴细胞等因抗体激活而具备杀伤能力的“特异性”而言的。因抗体而激活杀伤能力的细胞毒性T细胞只能识别具备某一种特征的靶细胞,而NK细胞则是有一套独特的“评判标准”,能够在不依赖抗体的情况下,对各种靶细胞造成杀伤。
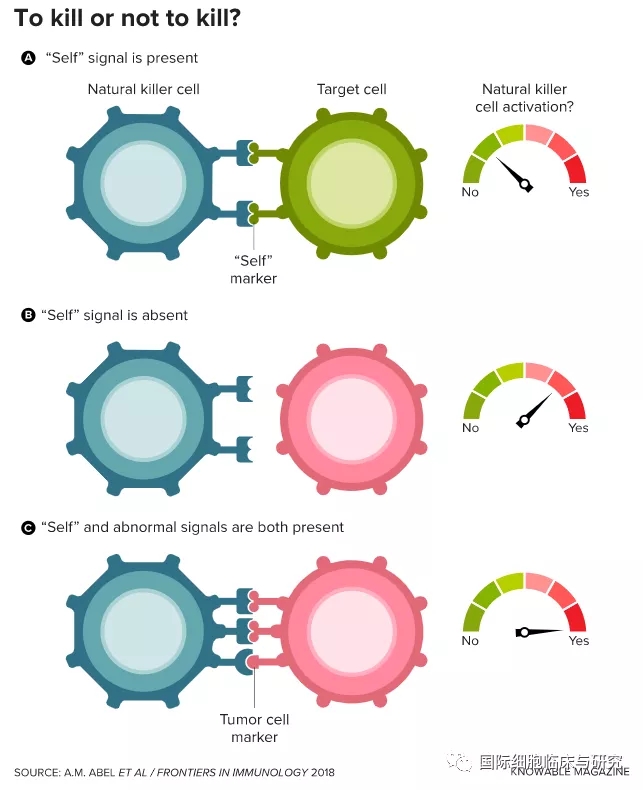
在细胞免疫疗法的研究史上,NK细胞的“履历”还比较年轻。虽然早在1975年就已经被人发现,但正式投入癌症的治疗领域、并且获得有价值的数据,就是近几年的事情了。
什么是NK细胞疗法
NK细胞疗法属于过继性细胞疗法,不论是自体来源还是同种异体来源,或者是否需要在体外进行修饰,其共同点都在于会向患者体内进行免疫细胞的回输。
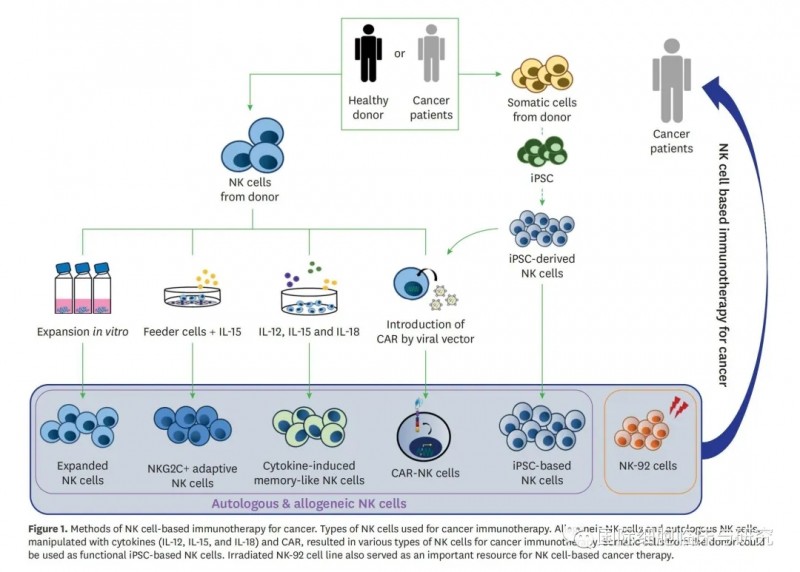
细胞来源分为自体与同种异体(健康捐赠者)两种途径,获取细胞类型也分为直接从外周血中提取NK细胞和获取体细胞后经诱导为多能干细胞、再诱导其分化为NK细胞两类。
得到NK细胞后,在实验室中将其扩增,使用细胞因子活化,或根据需要为其添加特定抗原修饰后,回输入患者体内,即完整的NK细胞疗法流程。
NK细胞疗法的优势与未来展望
作为一种细胞免疫治疗方案,NK细胞疗法免不了要和“前辈”CAR-T疗法以及DC疫苗进行比较。而比起这两种已经比较成熟的治疗方案,NK细胞疗法的优势在于:
副作用更加轻微
在一项主要针对CAR-T细胞疗法不良反应的统计中,约69.9%的患者经历了不同程度的细胞因子风暴;其中绝大部分患者能够自行缓解,但仍有10.8%的患者经历了4或5级的严重不良反应。此外,所有患者中,约39.8%经历了神经系统毒性;其中,13.2%危及生命。
相比之下,在各项NK细胞疗法实验中,均未观察到与CAR-T细胞疗法类似的细胞因子风暴或其他严重不良反应,也未观察到其他免疫相关不良反应,常见不良反应为发热等,多为1~2级,偶尔出现3~4级不良反应,患者的整体耐受程度更好、安全性更高。
CAR-T疗法虽然疗效显著,但很多时候也会成为“双刃剑”,给患者的身体造成一些伤害。相比起来,NK细胞疗法效果更加温和,患者更容易接受。
适用范围更加广泛
CAR-T疗法、DC疫苗等治疗方案,比起NK细胞疗法来说更加“有的放矢”。这样的特点带来了不错的无进展生存率,但也限制了它们在一些癌种上的发挥。当某一类肿瘤,或者某一位患者的肿瘤找不到“靶点”的时候,这两种疗法就有些束手无策了。
而NK细胞对于靶细胞的“评价”更加综合,并不依赖特定抗原,这使它们拥有了更强的抗癌潜力,能够在更多癌种的治疗当中发挥力量。
可长期接受治疗
能否长期接受治疗,绕不开的有两个“耐受”——患者的身体对于这种疗法能否“耐受”、是不是能承担得了这种疗法的副作用,以及癌细胞对于这种疗法是否容易“耐受”、会不会在治疗一段时间之后就失去了效果。
由于NK细胞疗法的不良反应更加轻微,因此患者对于这种疗法的耐受性更好,更容易长期接受治疗。
可用于预防复发和转移
NK细胞疗法不仅可以用于联合其他治疗方案对癌症进行治疗,还可以用于接受其他治疗后身体条件欠佳、或希望避免肿瘤再次复发转移的患者。
NK细胞不仅是人体内的“癌症杀手”,更是尽职尽责的“巡逻兵”。它们能够及时发现并清除散在的癌细胞以及微小的病灶,将复发和转移的危险“扼杀在摇篮里”,使患者获得更好的远期预后。
目前,国内NK细胞疗法领域发展迅速,相关专业机构已经落成。但对于大多数患者来说,这种治疗方案还属于比较昂贵的类型。大家仍然应该在咨询自己的主治医师,或在联系国际、国内专家进行咨询之后,根据自身病情及经济情况进行慎重选择。
如果您还有更多疑问,可以联系全球肿瘤医生网医学部获取进一步的帮助,我们将安排专业人士为您答疑解惑。
参考文献
https://www.thelancet.com/journals/langas/article/PIIS2468-1253(19)30328-0/fulltext
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6444111/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4801461/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6348255/
https://www.sciencedirect.com/science/article/abs/pii/S0002927000023285
https://core.ac.uk/download/pdf/81162896.pdf
https://link.springer.com/article/10.1186/s40792-017-0380-5
https://clinicaltrials.gov/ct2/show/NCT02805829





































 首页
首页 咨询
咨询 方舟新药
方舟新药 营养商城
营养商城