什么是肠道菌群,肠道菌群与免疫力的关系,通过饮食怎么调节肠道菌群
这些藏在我们人体内的秘密你知道吗
在传统的认知里,人们只知道肠道菌群对于消化食物是起到非常关键作用的,而近年来,研究人员进一步发现,虽然他们非常小,但是却对我们的健康起到了至关重要的作用。除了消化食物,他们还会训练免疫系统,让免疫系统知道哪些可以忽略哪些是要清除的外来的有害物质。一旦肠道菌群的平衡被破坏,就会导致疾病甚至某些癌症的发生,甚至还会影响癌症对治疗的响应。
那么,我们是否可以利用肠道细菌来帮助我们抵抗疾病和癌症或缓解其症状呢?
近期,美国临床肿瘤学会发布了一篇文章,告诉大家菌群是什么,为什么重要,以及癌症患者必须要了解的菌群及其在癌症和癌症治疗中的作用。全球肿瘤医生网医学部结合这些内容和国际上发表的相关文献为大家整理了最关键的五点。
解密一:什么是肠道菌群
人体由大约30万亿个细胞组成,同时还有39万亿个细菌,真菌,病毒共同构成的巨大的微生物群。这些菌群存在于我们人体的各个部位,有多达2000种不同的种类。其中最多的微生物是聚集在肠道里的细菌,我们称它们为肠道菌群。

解密二:肠道菌群是如何形成的
你一定很好奇,这么强大的群体是如何建立的呢?
人类在母体内的胎儿时期肠道是没有菌群的,从出生的那一刻起,我们的肠道菌群开始建立:
第一部分,是出生时从母体的阴道产道获得的菌群;
第二部分,是通过母体的乳汁获得的,乳汁里面会有非常多的抗体和营养物质,因此医院大力提倡顺产和母乳喂养。这是我们从母体获得的第一份礼物,这种伟大的,无形的,无可取代的保护会伴随我们一生;
第三部分,是通过接触外界环境和食用食物获得的。
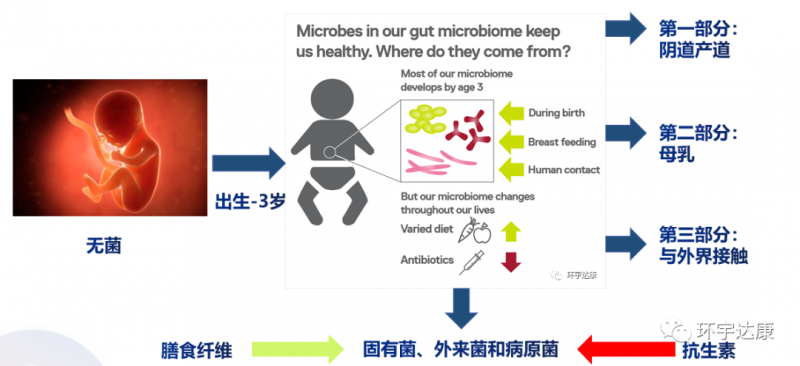
到三岁左右,我们的肠道菌群基本形成。肠道菌群建立后可分为三类:固有菌、外来菌和病原菌。但是在整个生命中它都会被改变,最关键的影响因素是饮食和抗生素,比如膳食纤维会有利于肠道益生菌的生长,而抗生素则会破坏肠道菌群的生态稳定,引发疾病。
解密三:肠道菌群与免疫有什么关系
肠道菌群和免疫之间的关系是非常复杂的,我们总结一下主要有三种影响免疫的机制:
1.非特异性免疫功能的调节
固有菌和肠黏膜在肠道内共同构成一道免疫屏障, 阻止细菌、病毒和抗原入侵。
2.益生菌对体液免疫的调节
大量研究表明益生菌能够刺激人类分泌sIgA细胞增殖, 阻止肠道微生物及其毒素分子对肠黏膜的攻击。
3.益生菌对细胞免疫的影响
益生菌对机体细胞免疫的影响, 主要包括激活巨噬细胞、B淋巴细胞和NK细胞, 促进白介素( IL)和干扰素( IFN)等细胞因子的产生。增强我们体内的免疫应答。
而研究人员认为,微生物和免疫系统之间相互作用的最重要含义,就是它与发达或富裕社会中最普遍的儿童疾病的相关!儿童中最常见的癌症--白血病,以及I型糖尿病以及其他自身免疫性疾病,例如多发性硬化症和儿童期过敏症。研究人员这些疾病发生的重要原因之一就是肠道微生物不足,而导致微生物不足的原因主要有剖宫产,缺乏母乳喂养和婴儿期缺乏社会接触。
解密四:肠道菌群失调究竟是如何诱发癌症的
科学家最早在1990年代就将幽门螺杆菌(Helicobacter pylori)与胃癌的发生联系起来。幽门螺杆菌会激活炎症反应并破坏粘液层,从而创造出支持肿瘤生长的环境。实际上,当我们体内细胞受到损伤或感染的时候,肠道菌群和癌症的关联就产生了。
比如说长期的肠道炎症释放的分子会促进正常细胞癌变,还有一些类型的细菌存在就会直接诱发肠癌:
1、类杆菌在肠内的增加具有致癌作用,研究证明大肠癌患者类杆菌、梭菌和梭杆菌等较正常人高。
2、具核梭杆菌会产生一种特殊的蛋白质参与到 T 细胞和自然杀伤细胞的免疫受体中从而阻断免疫细胞对肿瘤细胞的毒作用,形成恶性肿瘤。
此外,肠道的细菌可以经胰腺导管进入胰腺,胰腺癌患者体内致病细菌数量是正常人的1000倍,这些细菌让胰腺癌的化疗药物吉西他滨失去疗效。
解密五:如何通过食物,药物和治疗调节菌群
研究人员发现,每个人体内的菌群数量,种类都是完全不同的。而正常人体内的肠道菌群和癌症患者体内的菌群更是天壤之别。
值得注意的是,癌症疗法(例如化学疗法和放射疗法)可能会破坏肠道菌群。科学家正在研究益生菌是否可以帮助接受癌症治疗的人重新平衡菌群。例如,一些研究表明,益生菌可以减少接受化疗的肺癌患者和接受结肠癌手术的人的腹泻。 那么癌症患者究竟该如何调节肠道菌群呢?大家可以致电全球肿瘤医生网医学部了解更多调节方式。
目前国际上研究较多,有理论基础支持的调节肠道菌群的方式有三种:
01、饮食和益生元调节
食用富含纤维的营养食品以及新鲜的水果和蔬菜,可以帮助增强肠道内已经存在的有益细菌或“好细菌”。这些被称为益生元食品。
还有一些富含益生菌的食物可以帮助肠道菌群重新繁殖,比如发酵食品(酸奶,酸菜和红茶)都有这些细菌,这些被称为益生菌食品。
除食物外,还有很多市售的益生菌制剂,是不是可以放心服用,越多越好呢?
实际上,益生菌的具体菌株千差万别,不同的益生菌菌株和药物的相互作用又各不相同,有些可以协同增强治疗效果,有些则会阻碍药效发挥。所以患者切不可胡乱服用益生菌,要听主治医生指导。
02、下一代活性生物制品-个体化肠道菌群调节
一些研究表明癌症患者对PD1 / PDL1的反应受到肠道菌群的调节。从这些研究中,发现至少三个菌种(双歧杆菌,黏液曲霉,费氏杆菌)在PD-1的免疫治疗中发挥免疫佐剂的作用,可以提高免疫治疗的效果。因此,将单个或多个细菌类群纳入到治疗中是调节肠道菌群的新概念。
目前,有一些临床试验正在把这种调节肠道菌群的策略应用于癌症免疫疗法。使用的活性生物制品也从简单微生物到复杂,比如单菌株的干预到50个及以上的细菌类群和菌株的联合体。
近期,国际制药巨头默克公司和活性生物治疗公司4D Pharma已进入临床合作,来测试默克公司的PD-1抑制剂Keytruda(pembrolizumab,帕博利珠单抗)和4D Pharma的全球首款口服益生菌MRx0518的协同作用。这项I / II期开放标签临床试验(NCT03637803)由全美排名第一的癌症中心--MD安德森癌症中心开展,将招募多达132名患有各种类型实体瘤(非小细胞肺癌,肾细胞癌,膀胱癌或黑色素瘤)的患者,想了解试验详情的病友请联系全球肿瘤医生网医学部,我们也期待这款益生菌能够早日实现临床转化,顺利上市造福患者。
03、粪菌移植(FMT)
粪菌移植物是从健康人身上采集的粪便样本,然后将其移植另一个人体内,重建具有正常功能的肠道菌群。粪便移植可以采取几种形式:药丸,结肠镜输液或鼻腔输液。
这其实不是一个新概念。早在公元前4世纪,中国医书中就有使用粪便制剂治疗胃肠道疾病的记录 。有趣的是,最近的人类临床研究和临床前试验表明,具有“有益”肠道微生物组的患者竟然显示出对免疫治疗的增强响应。那么我们将“有益”菌移植到肿瘤患者体内,是否就能增强免疫治疗的效果了呢?
2020年12月10日,以色列特拉维夫大学医学中心Gal Markel教授的研究小组发表在Science杂志上的一篇重磅研究结果证实:对PD-1治疗无响应的患者,接受了粪菌移植后,再接受PD-1的治疗,竟出现了神奇的逆转,两名晚期患者达到完全缓解!肠道菌群真的能增强免疫治疗的效果!
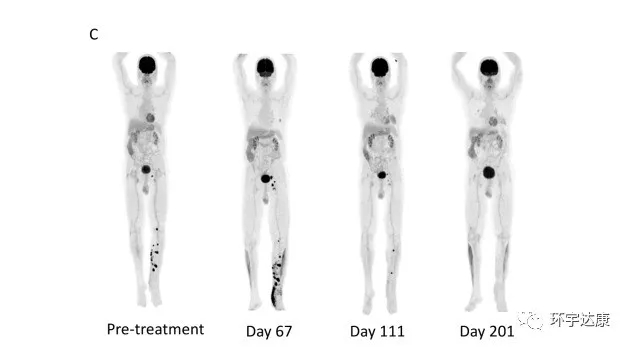
除此之外有许多饮食干预研究正在进行,因为就算接受其他肠道菌群调控策略(如FMT或活性生物制品),饮食调整与良好的治疗效果也有潜在相关性,能维持并促进移植的微生物发挥最佳功能。未来,将粪菌移植、活性益生菌定制品、饮食及益生元等多种策略整合归一,可以真正实现对肠道菌群的个体化“精准”调控。这也是未来癌症治疗的新方向。
我们可看到,近年来癌症的治疗进展层出不穷,希望这些新疗法能早日上市,给肿瘤患者更多的治疗选择和更好的治疗效果。
参考资料:
https://www.cancer.net/blog/2020-12/your-microbiome-and-cancer-what-know
https://scienceblog.cancerresearchuk.org/2019/03/21/could-the-bacteria-in-our-gut-help-treat-cancer/





































 首页
首页 咨询
咨询 方舟新药
方舟新药 营养商城
营养商城