快速十问十答!让患者读懂癌症诊疗指南,告诉患者非小细胞肺癌治疗方案怎么选
为了规范癌症的治疗,各国的权威癌症学会都会根据本国的药物上市情况以及技术发展情况,发布权威的癌症诊疗指南,协助癌症专科医生的工作。这些指南主要按癌种撰写,内容翔实,薄则数十页、厚则上百页,基础扎实的专业医生看得懂,癌症患者们却被挡在了高高的门槛之外。
但癌症患者也有了解自身疾病、知悉治疗方案的迫切需求。为此,基因药物汇对主要的癌症指南及相关知识进行了系统化梳理,打破知识的壁垒,以科普的语言,带大家共同学习癌症指南中的知识。
简单的十问十答
GO
Q1:什么是CSCO指南
基于循证医学证据、兼顾诊疗产品的可及性并吸收精准医学的最新进展,中国临床肿瘤学会(CSCO)制订了中国常见癌症的诊断和治疗指南,即我们常说的CSCO指南。
Q2:什么是治疗的"线数"
治疗的“线数”主要针对患者使用治疗方式而言。一线治疗指患者首次接受的干预(治疗)措施,包括手术、化疗等等;二线治疗指首次治疗(即一线治疗)失败的情况下、或首次治疗经过一段时间发生耐药等无法继续治疗的情况之后,选择的第二种干预(治疗)措施;以此类推。
当然,实际临床上治疗(尤其是化疗)线数的计算比较复杂,需要结合实际情况判断,且不同专家的意见也存在一定的差异。
比如,部分观点认为,术前新辅助化疗和术后辅助化疗超过半年未复发,那么新辅助/辅助化疗就不算入治疗线数内,反之患者在半年内复发的话新辅助/辅助化疗就会被计算为一线化疗;也有观点认为新辅助/辅助治疗均不算入治疗线数。化疗的过程中方案内进行了同类药物替换,比如将方案中卡铂换成了顺铂(同为铂类化疗药),那么不作为新的治疗线数。
一般情况下,二线治疗或后线治疗的疗效是不如一线治疗的,只有在不能使用一线治疗方案的情况下才会考虑二线治疗方案,极少有跨线应用的情况。
Q3:什么是推荐等级
Ⅰ级推荐:证据级别高、可及性好的方案(即疗效比较明确、广受专家认可、患者又比较容易得到的治疗方案);包括1A类证据和部分2A类证据。
Ⅱ级推荐:证据级别较高、专家共识度稍低,或可及性较差的方案(即疗效比较明确、专家认可度稍微低一些,或者患者不太容易得到的治疗方案);包括1B类证据和部分2A类证据。
Ⅲ级推荐:临床实用,但证据等级不高的(即临床实际应用经验验证了效果,但比较缺乏统计学证据,或专家认可度稍低、或患者不容易得到的治疗方案);包括2B类证据和3类证据。
附图:CSCO诊疗指南证据类别
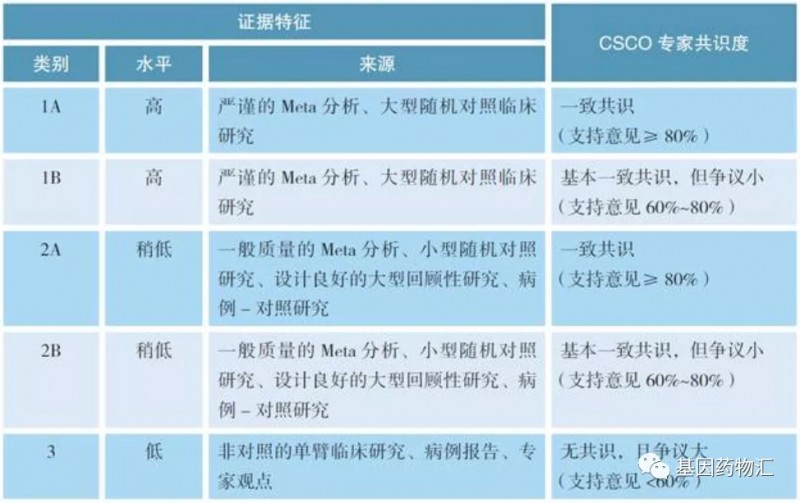
方案的可及性是评判推荐等级非常重要的因素之一,此外,基于本国患者的研究也是重要的判定因素。举个例子,被誉为“治愈系”、缓解率高达78%的NTRK抑制剂拉罗替尼,在最新的CSCO指南中,也仅作为有NTRK突变的Ⅳ期非小细胞肺癌患者一线治疗Ⅲ级推荐方案(NCCN指南中指出拉罗替尼和恩曲替尼为2A类证据,对应Ⅱ级推荐)。这主要是在综合考虑了这款药物的获取难度、价格,以及国内试验结果等诸多因素之后,做出的评定。
Q4:确诊肺癌之后,首先应该明确哪些问题
病理分型、分期、分子分型
肺癌只是一个统称,事实上每个患者的疾病都有独特之处。
确诊之后,首先应该明确病理分型,比如小细胞肺癌或非小细胞肺癌(包括腺癌、鳞癌、腺鳞癌、大细胞癌和肉瘤样癌均属于非小细胞肺癌),这将决定患者治疗的主要策略(并且决定我们即将翻开哪一本指南),也会为预测治疗的疗效以及患者的预后提供一定的帮助。
其后,明确分期同样重要。目前临床上最常用的分期标准为TNM标准,主要依据原发病灶的侵袭程度(评估T的等级)、区域淋巴结转移数量(评估N的等级)以及是否存在远处转移(评估M的等级)来对患者的疾病进行全面评估,并且根据TNM的结果判断患者的分期(0期、Ⅰa~Ⅳ期)。分期将成为患者选择治疗方案的重要依据,随着疾病的进展或缓解,很可能会随时发生改变。
对于晚期患者,以及一部分可能会使用药物治疗方案的患者,以分子特征为基础的分子分型也是非常重要的标准。分子分型,包括免疫组化结果及后期的基因检测结果等,是指导药物治疗方案的选择、预测疗效及预后的重要指标。
Q5:哪些患者可以选择手术
部分0、Ⅰ~Ⅲ期患者
手术在癌症的治疗中有不可替代的重要意义,也是目前为止临床上唯一公认的、有希望“根治”癌症的治疗手段。
一部分患者可以接受手术切除,配合必要的淋巴结清扫;一部分患者需要在接受新辅助治疗(包括放疗、化疗、靶向治疗及免疫治疗等多种类型)缩小病灶之后,再进行手术切除。
部分患者在术后仍需要接受辅助治疗(包括放疗、化疗、靶向治疗及免疫治疗等多种类型),清除残余的病灶或癌细胞。
Q6:不能手术的患者,应该如何治疗
现在无法接受手术的患者当中,一部分患者可以选择接受新辅助治疗,为手术治疗创造条件,另一部分患者,则可以选择放疗、化疗及靶向治疗、免疫治疗等其它治疗方案。
Q7:晚期非小细胞肺癌患者,可以选择哪些治疗
晚期主要指Ⅳ期,这部分患者的治疗主要依赖以药物为主的全身性治疗方案,包括化疗、靶向治疗和免疫治疗,以及新兴的细胞免疫治疗等方案。
Q8:哪些患者能够选择靶向治疗
使用靶向治疗药物的前提,是存在对应的驱动基因突变。目前,已经被写入指南的驱动基因包括EGFR、ALK、ROS1、BRAF V600E(但Ⅰ/Ⅱ线推荐方案同无驱动基因非小细胞肺癌的治疗方案);除此以外,RET、KRAS、MET、NTRK等驱动基因的对应靶向治疗药物,也已经进入临床试验阶段。
也存在一些特殊的情况,比如患者在确诊后的检查中并未发现驱动基因突变,于是接受了化疗;但在一线化疗进展之后,患者再次检测时发现了某种驱动基因突变(相当此时已经做过了一线治疗),同样也可以参照指南中驱动基因阳性的一线方案进行治疗(而不必直接进入二线治疗)。
Q9:哪些患者能够选择免疫检查点抑制剂治疗
和靶向药物相似,免疫检查点抑制剂的应用效果也会受到一些特殊的标志物的表达水平的影响。
NCCN指南当中,专门列出了PD-1表达水平≥50%、≥1%~49%以及<1%,且各类驱动基因表达阴性的患者的免疫治疗标准;CSCO指南中并未单独列出,但同样将免疫检查点抑制剂融入了无驱动基因的非小细胞肺癌的治疗推荐当中。
我们可以看出,免疫检查点抑制剂的选择首先应该在排除各类驱动基因突变的情况之下。如果存在EGFR、ROS1、ALK等突变,患者仍然应该优先选择靶向治疗。
Q10:哪些患者适合参与临床试验
CSCO指南中明确推荐了一部分患者尝试临床试验项目,包括部分驱动基因检测阳性患者的三线或后线治疗Ⅱ级或Ⅲ级推荐。
整体来说,由于临床试验的获益并不明确,患者可能能够从中得到远超现有方案的疗效,也可能毫无获益,因此在有方案可选的情况下,指南仍然推荐患者选择现有的靶向治疗方案。
但也有一部分特殊的临床试验项目,招募的是未接受过治疗的初治患者。这些项目所使用的药物已经在后线的试验中取得了非常出色的结果、计划在新临床试验中冲击一线,或者已经在国外的前线适应症临床试验中取得成功、仅仅是在国内“复刻”相同的临床试验项目。对于患者们来说,参与这些一线治疗的临床试验,虽然并未完全按照指南所写进行治疗,但仍然符合指南的治疗理念,且能够从中获得益处。





































 首页
首页 咨询
咨询 方舟新药
方舟新药 营养商城
营养商城