时间:2022-05-31 15:42 编辑:全球肿瘤医生网
抗癌疫苗,通用治疗性肿瘤疫苗获得重大突破,有望治疗多种癌症
癌症一直是长期困扰人类的疾病之一,然而人们并没有被此打败。疫苗无疑是人类与疾病斗争最具里程碑意义的发明之一,同样的在癌症的治疗过程中,疫苗也发挥了举足轻重的作用!
其实面对长期困扰人类的癌症,人们始终都在不断地探索和钻研,展望着将来什么时候癌症能够被疫苗所终结!事实上,人类一直都从未放弃对癌症疫苗的研究。随着医学的进步,个性化疫苗已成为精准医疗的目标之一,被全球的生物医药公司争相研究,希望能够通过激活人体自身免疫细胞,来达到杀灭癌细胞的目的!
几十年来,癌症疫苗已经成为免疫疗法的一种形式,通过刺激或恢复人体自身的免疫系统,来防止癌症发展或杀灭现有的肿瘤。
除了HPV疫苗是知名的预防性癌症疫苗外,目前全球首个也是目前唯一一个获得美国食品和药物管理局批准的癌症治疗疫苗是Provenge(sipuleucel-T),这种疫苗第一次实现了利用患者自身的免疫系统攻击癌细胞的设想。
重磅!通用型癌症疫苗能够同时激活T细胞和NK细胞,全面杀灭癌细胞
目前多数治疗性癌症疫苗以肿瘤细胞因特异性突变产生的多肽抗原为主,但是由于不同癌症患者的肿瘤突变存在较大的异质性,因此这种疫苗需要进行个性化定制,而且癌细胞通常会经过变异和改变抗原递呈来实现免疫逃逸,种种因素都限制了通用型癌症疫苗的开发。
但是近期,美国 Dana-Farber 癌症研究所的研究团队发表的一项重磅研究有望打破这一桎梏,给通用型癌症疫苗的研发带来新的曙光!此研究发表在2022年5月25日的国际顶级期刊《Nature》上。

截图源自《Nature》论文
这款开发的全新抗癌疫苗有望解决上述的难题,研究者们针对的是癌细胞表面的MICA和MICB开发出的癌症疫苗。主要组织相容性复合体(MHC)相关蛋白A和B(MICA/MICB)属于应激蛋白,在许多类型的人类肿瘤细胞中因DNA损伤而上调,但在正常细胞中表达水平很低或无法检测到,因此该指标在许多实体瘤上高水平表达。
此种疫苗可同时调动T细胞和NK细胞,从而对肿瘤细胞起到杀伤作用,还能避开肿瘤细胞的免疫逃逸机制。
值得一提的是,由于表达MICA/B是肿瘤普遍的特点,因此针对此靶点的疫苗具有通用型,不用针对每位患者进行个性化定制,这也表明此研究让通用型抗癌疫苗的研发迈出了重要的一步。
在此项临床研究中,研究人员在小鼠中进行体内试验来检验疫苗的作用。这款通用型抗癌疫苗MICB-vax(针对MICB 3结构域设计的疫苗)在控制表达MICB或MICA的黑色素瘤细胞和淋巴瘤细胞方面显示出显著功效。
更为惊喜的是,MICB-vax疫苗还可有效抑制肿瘤转移、预防肿瘤复发。
研究人员还测试了预防肿瘤的转移性和复发性,通过在手术切除原发性肿瘤后对小鼠进行免疫,研究使用了两种自发转移模型黑色素瘤模型和三阴性乳腺癌模型。
研究显示,疫苗大大减少了手术后1个多月在两种模型中检测到的肺转移的数量,肺切片的组织学分析进一步表明,与对照组相比,疫苗导致转移数量和大小显著减少。
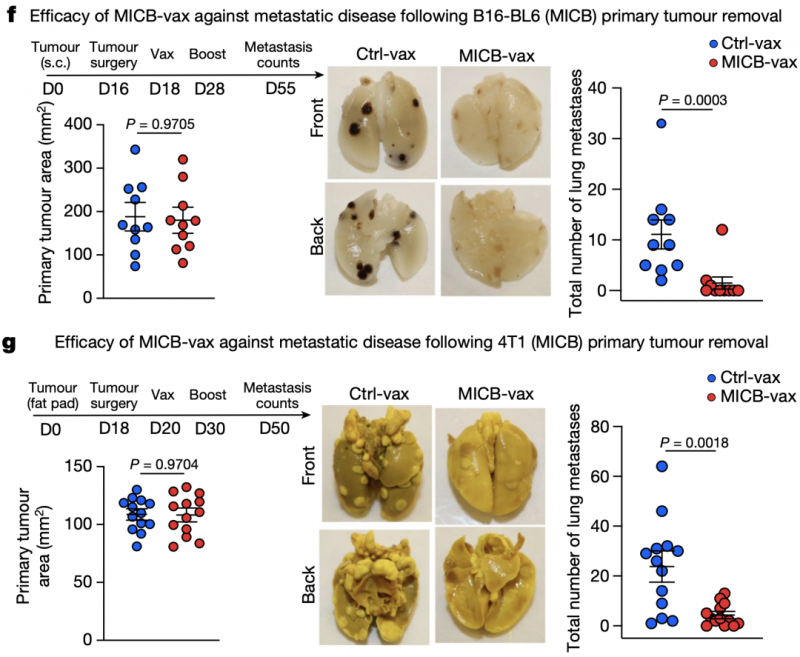
图示:术后1个月,黑色素瘤模型和三阴性乳腺癌模型中的肺转移瘤显著减少
此外,研究人员认为该疫苗可用于治疗多种癌症患者的多种癌症。而且他们特地指出,有迹象表明疫苗与放射治疗结合使用效果更好,对此让我们共同期待接下来的人体试验。
如何寻求个性化癌症疫苗治疗
目前,癌症疫苗中疗效及预防复发效果较为突出的当属树突状细胞疫苗及个性化新抗原疫苗等,在德国、日本也有树突状细胞疫苗用于临床辅助治疗多种癌症,如肺癌、肝癌、肾癌、乳腺癌、皮肤癌等,这是癌症患者治疗的新希望。
想寻求国内外治疗新技术帮助的患者,在经济条件允许的情况下,可以先将病理报告、治疗经历及出院小结等资料提交至无癌家园医学部进行初步评估。
刚才研究中提到了MICA和MICB这一新型靶标,就不得不提下同样应用此靶标的FT536。FT536是一款经过多重工程修饰、诱导多能干细胞(iPSC)衍生的即用型嵌合抗原受体(CAR)自然杀伤(NK)细胞疗法。
2022年1月10日,Fate Therapeutics公司宣布,美国FDA已批准FT536的新药临床研究(IND)申请。
此次FT536获批临床应用,表明MICA和MICB正在成为广泛的实体瘤中令人兴奋的癌症免疫疗法靶标,而FT536也代表了一种靶向这些应激诱导配体的新型治疗策略。关于此款疗法的多中心I期临床试验开展的肿瘤类型包括:晚期非小细胞肺癌、结直肠癌、头颈癌、胃癌、乳腺癌、卵巢癌和胰腺癌。
CAR-NK就是利用基因工程给NK细胞加入一个能识别肿瘤细胞,并且同时激活NK细胞杀死肿瘤细胞的嵌合抗体。相对于CAR-T疗法,在多项实体瘤研究中,CAR-NK疗法更具有优势!
想寻求CAR-NK细胞疗法及其他国内外治疗新技术帮助的患者可以先将病历提交至无癌家园医学部进行初步评估。
除了最新发布的研究中提到的通用型抗癌疫苗MICB-vax外,无癌家园通过查阅大量的文献资料,特地为大家再介绍一些通用型抗癌疫苗及树突状细胞疫苗的最新研究进展,以供各位癌友们参考。
随访2年总生存率达80%!通用型癌症疫苗UV1获FDA授予快速通道资格
2021年10月21日,FDA已批准通用癌症疫苗 UV1 与检查点抑制剂联合用于不可切除或转移性黑色素瘤患者的快速通道指定,作为PD-1单抗派姆单抗(K药,pembrolizumab)或CTLA-4单抗伊匹单抗(ipilimumab)的附加疗法。
研究结果
FDA的决定基于两项UV1联合检查点抑制剂的I期临床试验数据:
在10月13日公布的数据中,UV1 联合 pembrolizumab 作为晚期黑色素瘤的一线治疗被证明是安全的,早期疗效数据很有希望!
1)客观缓解率 (ORR) 为57%,其中30%的患者达到完全缓解 (CR) 或肿瘤完全消失。
2)在24个月的随访中,80%的患者存活。如前所述,这些患者的中位无进展生存期为18.9个月。
3)24个月的随访数据与早期的单独 pembrolizumab大规模研究相比具有优势,后者显示24 个月后的总生存率为58%,中位无进展生存率为 5.5~11.6个月。
在第二个队列中,90%的患者在一年后仍然存活,且肿瘤进展程度相似。
2021年5月发表在免疫学前沿的同行评审数据证明,UV1联合ipilimumab治疗晚期黑色素瘤安全且长期疗效显著,客观缓解率(ORR)为33%,5年总生存率(OS)达到50%。
目前,UV1联合检查点抑制剂正在进行四项II期临床试验,治疗不可切除或转移性黑色素瘤、卵巢癌、头颈部鳞状细胞癌和恶性胸膜间皮瘤。
代表性癌症疫苗研究进展
非小细胞肺癌DCVAC/LuCa疫苗
DCVAC/LuCa是由美国研发的针对非小细胞肺癌患者的树突状细胞疫苗。在2019年ASCO大会上公布的一项冲击晚期肺癌一线治疗方案的研究中,DCVAC/LuCa疫苗联合化疗组客观缓解率为45%,中位总生存期为15.5个月,中位无进展生存期为6.74个月,死亡风险降低46%!
在2022年最新的新型树突细胞疫苗DCVAC/LuCa(肺癌树突状细胞疫苗)联合标准卡铂/培美曲塞治疗晚期非鳞状细胞 (nsq) 非小细胞肺癌的II期临床研究中,患者1年生存率为72.73%,2 年生存率为 52.57%。截止数据发表时,还未达到中位总生存期。中位无进展生存期为8.0个月,客观缓解率为31.82%。
前列腺癌Provenge疫苗
Provenge是首个在美国被批准用于治疗的疫苗,开创了癌症免疫治疗的新时代。这是一种自体细胞免疫疗法,于2010年4月29日获得美国FDA批准,用于治疗无症状或症状轻微的mCRPC,这项批复标志着20年的不懈努力终于取得成功。在美国,Provenge是FDA批准的唯一一种由患者自身免疫细胞制成的前列腺癌免疫疗法。
卵巢癌DCVAC/OvCa疫苗
在2019年第50届妇科肿瘤学会(SGO)年会上,一项二期临床试验SOV02最终结果公布:对复发、铂敏感、上皮卵巢癌患者使用基于树突状细胞的免疫疗法DCVAC/OvCa添加到标准卡铂和吉西他滨方案,可以使晚期复发的卵巢癌患者总生存期(OS)延长一年多。而且DCVAC/OvCa将卵巢癌二线治疗的死亡风险降低了62%。总生存期(OS)显着增加13.4个月。中位数无进展生存率(mPFS)增加了1.8个月。即将开展全球III期研究。
黑色素瘤TLPLDC疫苗
在2020年ASCO-SITC临床免疫肿瘤学会议上公布了TLPLDC疫苗治疗黑色素瘤IIb期临床试验的亚组分析结果。
在遵循临床研究方案(PT)人群分析中,与安慰机组相比,TLPLDC治疗组24个月无病生存率显著提高(62.9% vs 34.8%),表明疾病复发的相对风险降低了近50%。
在意向性治疗(ITT)人群分析中,TLPLDC治疗组和安慰剂组在24个月无病生存方面无显著性改善(38.5% vs 27%),但在该分析中,24个月总生存率(OS)的改善趋势更强(86.4% vs 75.1%)。
肾癌ilixadencel疫苗
ilixadencel(伊利沙定)是一款同种异体树突状细胞(DC)疫苗。研究显示,ilixadencel联合靶向抗癌药舒尼替尼(索坦,通用名:sunitinib)一线治疗新诊断的晚期转移性肾细胞癌(mRCC)患者,与单独采用舒尼替尼治疗的患者相比,总缓解率提高一倍,完全缓解率更高,缓解更加持久!
胶质母细胞瘤AV-GBM-1疫苗2021年6月8日,国外知名生物医学公司宣布其个性化癌症疫苗AV-GBM-1的II期临床试验数据公布,研究显示此款新型疫苗对延长新诊断的胶质母细胞瘤患者的中期总体生存期展现出极大的潜力。
患者中位无进展生存期为10.4个月,与具有里程碑意义的STUPP研究中的中位无进展生存期6.9个月相比,提高了约50%,为新诊断的胶质母细胞瘤患者建立了护理标准。
非小细胞肺癌Tedopi疫苗
2020年4月1日,新型抗癌疫苗Tedopi在非小细胞肺癌的Ⅲ期临床试验取得了阳性结果,入组的所有患者在免疫检查点抑制剂(PD-1)耐药或失败后,二线或三线使用Tedopi疫苗,一年的总生存率达到46%,远超预设的25%!
1名54岁的晚期肺癌患者在经过5次的新型肺癌疫苗注射后,肿瘤就迅速萎缩(从39mm降至23mm),截止报道时,生存期已经超过20.6个月,目前仍在随访中。
小编有话说
随着2010年第一款名为Provenge的转移性前列腺癌树突状细胞疫苗获得FDA批准,树突状细胞疫苗在市场上获得显著的重视。继Provenge获批后,全球多种树突状细胞疫苗已进入不同的临床管线,如韩国的CreaVax(前列腺癌和肾癌)、日本的Vaccell、智利的TAP Cells、北美的MelCancerVac、美国的Rocapuldencel-T有望获批上市。
而且小编需要强调的是,树突状细胞疫苗主要适用于各种恶性肿瘤术后的患者,肿瘤晚期患者,可达到预防复发、巩固疗效、延长患者生存时间、改善生存质量的目的。
此外,有权威研究发现,树突状细胞可能在SARS-CoV-2感染中发挥作用。严重急性呼吸综合症冠状病毒2(SARS-CoV-2)是COVID-19的病原体,是冠状病毒科冠状病毒科之一。因此,采用树突细胞疫苗治疗可能会给老年人带来额外的好处,因为老年人大多受COVID-19的不利影响,且免疫系统较为脆弱,因此可用作免疫增强方法,从而使免疫系统同时对肿瘤和病毒起作用。
最后,小编相信未来随着更多临床研究实验的开展跟进,癌症疫苗将会在癌症治疗方面发挥重要作用,离我们让肿瘤君滚蛋的梦想也就越来越近。
拓展阅读
除了上述提到的树突状细胞疫苗及CAR-NK疗法外,还有:
1. CAR-T疗法:CAR-T疗法(嵌合抗原受体T细胞免疫疗法)是一种治疗肿瘤的新型精准靶向治疗,只不过机制比PD-1更复杂。通过基因工程技术将T细胞激活,并装上定位导航装置CAR(肿瘤嵌合抗原受体),将T细胞这个普通战士改造成超级战士,即CAR-T细胞,专门识别体内肿瘤细胞,并高效杀灭肿瘤细胞,从而达到治疗恶性肿瘤的目的。
2. 肿瘤浸润淋巴细胞疗法:TILs疗法,相当于直接从战场上拉回有战斗经验的老兵,经过一轮政治审查和业务能力大比拼,把内奸、叛徒尽量剔除出去,留下战斗力最强的,提供补给,再重新送回战场继续战斗;
3. TCR-T疗法:相较于CAR-T疗法,TCR-T疗法在实体瘤治疗领域具备独特优势;
4. CTL疗法:利用癌细胞特有的、正常细胞上没有或者含量很低的蛋白质做诱饵,把外周血中那万里挑一的真正能抗癌的淋巴细胞,挑选出来,然后在体外进一步改良和扩增,然后回输给患者。
若想了解更多关于细胞免疫疗法的相关临床试验及临床技术请持续关注无癌家园。
参考文献
https://www.nature.com/articles/s41586-022-04772-4
本网站新闻资讯、文章、研究数据、治疗案例均来自于国内外医学论文,所涉及到的新药、新技术有可能还处于临床研究阶段,患者不能作为治疗疾病的依据。癌症治疗目前尚无治愈手段,患者需要在医生的指导下,在医院接受正规治疗或参加新药新技术临床试验。